2016年11月05日(1829号) ピックアップニュース
解説(下)
医療改悪案つぎつぎ 入院すると水光熱費負担
政府が具体化を進める医療制度の改悪案について、前号に引き続き、解説する。
しかし、75歳以上の高齢者の高額療養費制度利用件数は3225万件で、被保険者あたり年間2.09回利用していることになる。これに対し74歳未満は2181万件で、被保険者あたり年間利用回数は0.19回である。また、一件あたりの支給額は75歳以上では1万6832円と74歳未満の支給額7万6894円と比べて少ない。
つまり、高齢世代では多くの患者が制度上限額を少し上回る診療を受けているのに対し、現役世代では少数の患者が重篤な疾患で、制度上限額を大きく上回る診療を受けていると言える。
こうした実態から、もし同審議会案のように高齢世代の制度上限額を引き上げれば、多くの患者がこの制度を利用することができなくなってしまう。現行制度の下でも70歳以上が世帯主の世帯の医療費支出は、それ未満の人が世帯主の世帯に比べ平均2.02倍と負担が重くなっており、制度上限額を引き上げれば、高齢世帯では医療費がさらに生活を圧迫することになる。
また、審議会は「同じ所得水準同士でみても高齢者は平均的に現役より多くの貯蓄を保有している」と制度改悪の理由を説明している。しかし、そもそも高齢者の貯蓄が多いのは、長年にわたり就労してきたことや、国際的にみても高い医療費窓口負担や低い年金水準など、脆弱な社会保障制度を自ら補うためのものであり、そうした背景を無視して、貯蓄を理由に高齢者を「金持ち」呼ばわりし、負担を引き上げることは問題である。
さらに、高額療養費制度については「課税所得が145万円以上であっても、収入が520万円を超えなければ『現役並み所得』と判定されない仕組みとなっており、収入の高い高齢者世帯が、それよりも収入の低い現役世帯よりも、実質的には低い所得区分として取り扱われている」としている。しかし、こうした「逆転」が起きるのは公的年金等控除や遺族年金等に対する非課税措置のためで、これらの制度は、憲法から導かれる生活費非課税原則を具体化するとともに、老後生活に対する公的支援という趣旨を持つ。こうした制度の趣旨を無視して、一律に現役世帯と高齢者世帯の所得を比較するのは問題である。
現在、一般病床と医療区分Ⅱ・Ⅲの療養病床に入院する比較的重症な患者には入院時に水光熱費の負担を求めていない。同審議会は、医療区分Ⅰの療養病床や介護保険施設・在宅医療などではそれを求めており「不公平」であるから、これらの病床に入院する患者にも水光熱費を負担させるというのである。
そもそも入院時の食費については94年まで、水光熱費も06年までは公的保険により賄われていた。それは、入院時の食事は治療の一環であり、水光熱費も入院治療に必要なものとされていたからである。
しかし、この間「食費や水光熱費は治療と関係なく、患者に負担させるべきだ」との論理で、次々と食費が引き上げられ、水光熱費負担が導入されている。
これまで1日780円だった食費は、今年から1380円に引き上げられた。さらに来年度以降、家計調査の一般家庭の水光熱費にあわせ、370円の水光熱費負担が導入されれば、医療費窓口負担とは別に1日あたり1750円、1カ月で実に5万2500円の負担増となる。
これでは、入院が必要であるにも関わらず、経済的な理由で十分に入院できない患者さんが増えることになる。
確かに公的医療制度において「公平性」は大切である。しかし、疾病リスクの高い高齢世代と現役世代の負担を同水準とすること、重篤な入院患者と比較的軽度な介護施設利用者に、同じように水光熱費を負担させることが本当に公平といえるだろうか。
それは形式的公平であり、本来ならば、疾病リスクや疾病の重症度などに応じてどの世代でも、どの世帯でも可処分所得のうちに占める医療費が同様になるような制度こそ公平といえる。
そもそも「公平」にするというのであれば、なるべく負担の低い方に合わせるべきである。国民皆保険制度は日本国憲法第25条に「すべて国民は、健康で文化的な最低限度の生活を営む権利を有する」と謳われる国民の生存権を保障するためのものであり、同条第2項では「国は、すべての生活部面について、社会福祉、社会保障及び公衆衛生の向上及び増進に努めなければならない」と、社会保障の向上を国の役割としている。
つまり、「公平性」などという言い訳を持ち出して患者負担を引き上げるのではなく、国民皆保険制度の向上、患者負担をより低くすることこそ、憲法が政府に要請していることなのである。
実際、この間、政府が進めてきた患者負担増により、患者の受診抑制は深刻化している。経済的理由により受診を控え、それが疾病の重症化につながったり、手遅れとなる事例も発生している。すでに国民の生存権が侵害される事態さえも起こっているのである。
さらなる患者負担増は、こうした受診抑制に拍車をかけるもので、国民の命と健康を守る医師・歯科医師として許すことはできない。政府は、患者負担増計画を止め、患者負担の引き下げを真剣に検討すべきである。
医療改悪案の撤回求める
 上で解説した以外にも、「かかりつけ医」以外の受診を制限する受診時定額負担や漢方薬、目薬、胃薬などの保険外しなどの具体化を、政府は進めようとしています。協会では、これらの中止を求める会員FAX署名(左)に取り組んでいます。返信がまだの先生は、ぜひご署名の上、FAX:078-393−1820までFAXをお送りください。
上で解説した以外にも、「かかりつけ医」以外の受診を制限する受診時定額負担や漢方薬、目薬、胃薬などの保険外しなどの具体化を、政府は進めようとしています。協会では、これらの中止を求める会員FAX署名(左)に取り組んでいます。返信がまだの先生は、ぜひご署名の上、FAX:078-393−1820までFAXをお送りください。
【返信FAX:078-393−1820】
外来の上限額約5倍に引き上げ
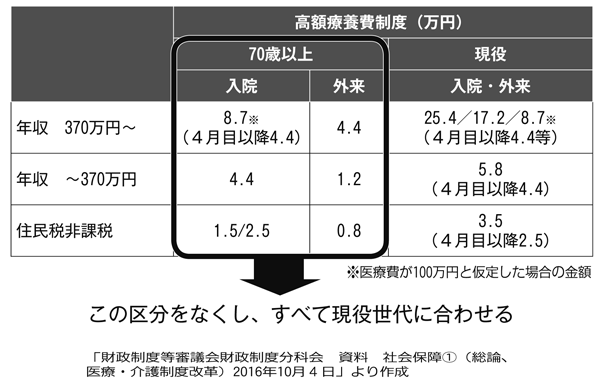
財務省の財政制度等審議会財政制度分科会では、高齢者の高額療養費制度の上限額引き上げが検討されている(表)。しかし、75歳以上の高齢者の高額療養費制度利用件数は3225万件で、被保険者あたり年間2.09回利用していることになる。これに対し74歳未満は2181万件で、被保険者あたり年間利用回数は0.19回である。また、一件あたりの支給額は75歳以上では1万6832円と74歳未満の支給額7万6894円と比べて少ない。
つまり、高齢世代では多くの患者が制度上限額を少し上回る診療を受けているのに対し、現役世代では少数の患者が重篤な疾患で、制度上限額を大きく上回る診療を受けていると言える。
こうした実態から、もし同審議会案のように高齢世代の制度上限額を引き上げれば、多くの患者がこの制度を利用することができなくなってしまう。現行制度の下でも70歳以上が世帯主の世帯の医療費支出は、それ未満の人が世帯主の世帯に比べ平均2.02倍と負担が重くなっており、制度上限額を引き上げれば、高齢世帯では医療費がさらに生活を圧迫することになる。
また、審議会は「同じ所得水準同士でみても高齢者は平均的に現役より多くの貯蓄を保有している」と制度改悪の理由を説明している。しかし、そもそも高齢者の貯蓄が多いのは、長年にわたり就労してきたことや、国際的にみても高い医療費窓口負担や低い年金水準など、脆弱な社会保障制度を自ら補うためのものであり、そうした背景を無視して、貯蓄を理由に高齢者を「金持ち」呼ばわりし、負担を引き上げることは問題である。
さらに、高額療養費制度については「課税所得が145万円以上であっても、収入が520万円を超えなければ『現役並み所得』と判定されない仕組みとなっており、収入の高い高齢者世帯が、それよりも収入の低い現役世帯よりも、実質的には低い所得区分として取り扱われている」としている。しかし、こうした「逆転」が起きるのは公的年金等控除や遺族年金等に対する非課税措置のためで、これらの制度は、憲法から導かれる生活費非課税原則を具体化するとともに、老後生活に対する公的支援という趣旨を持つ。こうした制度の趣旨を無視して、一律に現役世帯と高齢者世帯の所得を比較するのは問題である。
昨年の改悪と合わせ入院時負担倍以上に
同審議会では、「入院時生活療養費について、在宅療養等との公平性を確保する観点から...居住費(光熱水費相当)の負担を求めていくべき」としている。現在、一般病床と医療区分Ⅱ・Ⅲの療養病床に入院する比較的重症な患者には入院時に水光熱費の負担を求めていない。同審議会は、医療区分Ⅰの療養病床や介護保険施設・在宅医療などではそれを求めており「不公平」であるから、これらの病床に入院する患者にも水光熱費を負担させるというのである。
そもそも入院時の食費については94年まで、水光熱費も06年までは公的保険により賄われていた。それは、入院時の食事は治療の一環であり、水光熱費も入院治療に必要なものとされていたからである。
しかし、この間「食費や水光熱費は治療と関係なく、患者に負担させるべきだ」との論理で、次々と食費が引き上げられ、水光熱費負担が導入されている。
これまで1日780円だった食費は、今年から1380円に引き上げられた。さらに来年度以降、家計調査の一般家庭の水光熱費にあわせ、370円の水光熱費負担が導入されれば、医療費窓口負担とは別に1日あたり1750円、1カ月で実に5万2500円の負担増となる。
これでは、入院が必要であるにも関わらず、経済的な理由で十分に入院できない患者さんが増えることになる。
政府の「公平」論の誤り
こうした患者負担増の理由として、同審議会は、「公平性の観点から、同程度の所得水準であれば、年齢に関わらず同程度の月額の自己負担上限とすべき」「どの施設等であっても公平な光熱水費負担を求めていく必要」などと「公平性」を強調している。確かに公的医療制度において「公平性」は大切である。しかし、疾病リスクの高い高齢世代と現役世代の負担を同水準とすること、重篤な入院患者と比較的軽度な介護施設利用者に、同じように水光熱費を負担させることが本当に公平といえるだろうか。
それは形式的公平であり、本来ならば、疾病リスクや疾病の重症度などに応じてどの世代でも、どの世帯でも可処分所得のうちに占める医療費が同様になるような制度こそ公平といえる。
そもそも「公平」にするというのであれば、なるべく負担の低い方に合わせるべきである。国民皆保険制度は日本国憲法第25条に「すべて国民は、健康で文化的な最低限度の生活を営む権利を有する」と謳われる国民の生存権を保障するためのものであり、同条第2項では「国は、すべての生活部面について、社会福祉、社会保障及び公衆衛生の向上及び増進に努めなければならない」と、社会保障の向上を国の役割としている。
つまり、「公平性」などという言い訳を持ち出して患者負担を引き上げるのではなく、国民皆保険制度の向上、患者負担をより低くすることこそ、憲法が政府に要請していることなのである。
実際、この間、政府が進めてきた患者負担増により、患者の受診抑制は深刻化している。経済的理由により受診を控え、それが疾病の重症化につながったり、手遅れとなる事例も発生している。すでに国民の生存権が侵害される事態さえも起こっているのである。
さらなる患者負担増は、こうした受診抑制に拍車をかけるもので、国民の命と健康を守る医師・歯科医師として許すことはできない。政府は、患者負担増計画を止め、患者負担の引き下げを真剣に検討すべきである。
表 高齢者の高額療養費の上限額を大きく引き上げる

医療改悪案の撤回求める
ドクター署名にご協力を!
 上で解説した以外にも、「かかりつけ医」以外の受診を制限する受診時定額負担や漢方薬、目薬、胃薬などの保険外しなどの具体化を、政府は進めようとしています。協会では、これらの中止を求める会員FAX署名(左)に取り組んでいます。返信がまだの先生は、ぜひご署名の上、FAX:078-393−1820までFAXをお送りください。
上で解説した以外にも、「かかりつけ医」以外の受診を制限する受診時定額負担や漢方薬、目薬、胃薬などの保険外しなどの具体化を、政府は進めようとしています。協会では、これらの中止を求める会員FAX署名(左)に取り組んでいます。返信がまだの先生は、ぜひご署名の上、FAX:078-393−1820までFAXをお送りください。【返信FAX:078-393−1820】



