政策宣伝広報委員会だより
特集 医療費窓口負担ゼロをめざす Special対談 「ゼロの会」とは? 6/8 オンラインイベント開催! 今こそ窓口負担「ゼロ」!
2025.05.05

宇佐美 宏 千葉県保険医協会副会長 保団連歯科代表・副会長

西山 裕康 兵庫県保険医協会 理事長
オンラインイベントで賛同の輪大きく広がる
二村 患者さんが医療機関を受診する際に、その窓口負担金が大きなハードルになっているという現状を受け、いつでも、どこでも、誰もが財布の中身を心配せずに安心して医療を受けられる社会をめざし、2007年に私たち神奈川県保険医協会が呼びかけ人となって立ち上げた会です。
神奈川協会が事務局を務め、広く賛同を呼びかけ、現在では賛同者数は3万7916人(うち著名人16人)、賛同団体数は74(うち保険医協会40)にのぼっています。
--これまでの取り組みを教えてください。
二村 医療に限定しない、幅広い分野の著名人との対談のほか、2022年から3年連続で神奈川・千葉・兵庫協会で、オンラインイベントを共催してきました。のべ3100人以上が配信を視聴し、医療費窓口負担ゼロの必要性を多くの市民に訴えることに成功してきました。
歌手の加藤登紀子氏や武田裕子順天堂大学大学院教授や、「NPO法人ほっとプラス」の藤田孝典氏、近藤克則千葉大学予防医学センター教授、森弘典弁護士等に出演いただき、健康の自己責任論の欺瞞性、高齢者と若者を分断する政策の問題点、窓口負担による健康への悪影響・医療への受療権(アクセス)制限の問題などを市民に分かりやすく明らかにしてきました。
--先日、大阪府保険医協会も新たに賛同しましたね。
西山 大阪協会からは「諸外国では行われている医療費窓口負担の無料化。日本でできない理由はないはずです。なぜやろうとしないのか? 誰がそうさせないのか? もっと大きな声で発信しよう! ゼロの会に私たちも賛同します!!」と心強い言葉をいただいております。会員数も多い協会ですし、ますます市民への発信力が高まると確信しています。
窓口負担引き上げと保険外診療の拡大

二村 哲 神奈川県保険医協会副理事長 保団連理事

小澤 力 大阪府歯科保険医協会理事長 保団連副会長
この動きをどう見ていますか。
西山 2024年10月1日からの「後発医薬品がある先発医薬品(長期収載品)の選定療養」では、後発医薬品(ジェネリック医薬品)が存在する先発医薬品を、患者が希望する際、価格差の4分の1に相当する特別料金の自己負担が求められます。
小澤 これは保険診療を縮小し、通常の医療をその一部とはいえ、保険外で提供しようとする動きだと思います。長年歯科で行われてきた手法であり、その流れを医科にも持ち込もうというものです。この動きが今後、OTC類似薬などにも及ぶ可能性があり、医療制度全体が保険外負担の拡大へと流されていくのではないかという危機感を持っています。
このような状況の中で「医療費窓口負担ゼロ」を実現するためには、単に保険診療部分の負担をゼロにするだけではなく、保険診療の範囲をこれ以上縮小させず、むしろ拡大させていくことが重要です。
歯科の歴史から見た保険外診療
宇佐美 健康保険法が施行されたのは1927年で、その当時から補綴(入れ歯など)を健康保険に含めるかどうかが議論されていました。内務省は高額であることを理由に保険の対象外としようとしましたが、日本歯科医師会は「補綴がなければ歯科医療は成立しない」と主張し、総会で決議の上、意見書を提出しました。その結果、補綴も健康保険に含まれ、歯科医療が保険に全面的に組み込まれる初のケースとなりました。しかし、補綴は高額なため「制限診療」の扱いとなり、多数歯欠損などのケースでは国に確認を取りながら診療する形が続いていました。55年には、社会保障制度に関する審議の中で「差額徴収」や「償還制」を認める案が出され、それに最も早く反応したのが歯科でした。すぐに金属製の補綴(ゴールドや合金など)に関して差額徴収を取り入れ、67年には対象がさらに拡大されていきました。これにより、金やプラチナ、ポーセレン、多数歯欠損の補綴などに関して差額徴収が許可され、保険外診療が広がっていきました。
その結果、制度上許されていない差額を取る「違法差額」が横行し、いわゆる「悪徳歯科医キャンペーン」が展開され、歯科医師たちは大きな批判にさらされました。
小澤 医科は保険診療が基本で、比較的安心して受診できる環境にありました。しかし、このあと患者窓口負担において、歯科と同様の動きが広がれば、医科でも「いくらかかるかわからない」という不安が広まり、受診抑制につながる恐れがあります。
宇佐美 医科では、導入された医療技術はすべて保険診療として取り入れ、特に制限しないという流れが作られてきました。61年に国民皆保険制度が始まり、翌年には日医(日本医師会)も含め、厚労省の課長などが「制限診療を撤廃する」と宣言しました。逆に言えば歯科ではその後も制限診療が続いてきたということです。
医科では、たとえば「外保連(外科系学会社会保険委員会連合)」という団体があり、高額な最新医療技術でも保険収載を強く求めます。外保連と厚労省の交渉の様子を見たことがありますが、外保連の先生方は非常に力強く主張し、高い点数を提示し、厚労省は「なるほど」と受け止め、最終的には要求点数の8割程度で保険に組み込まれる、というような流れです。これは歯科にはない仕組みです。
西山 医科でも、低い診療報酬の下、自費に活路を求める動きもあります。「直美」と言われるように、若い医師が自由診療を選択する傾向も問題になっています。
宇佐美 歴史的に見ると、医科でも83年には当時の林義郎厚生大臣が、「医療標準」という考え方を提示し、それを超えるものについては「オプション」として提供するという方針が示され、現在の医療政策の根幹となる仕組みが始まりました。翌年には、「特定療養費制度」も始まり、現在の選定療養費制度につながっています。
西山 その制度が「後発医薬品がある先発医薬品(長期収載品)の選定療養」で、さらに広がっているということですね。
窓口負担ゼロは医療費増える?
--窓口負担をゼロにすると「コンビニ受診」が増え医療現場が疲弊する、医療費が増えるという意見もあります。宇佐美 千葉県の多古町では、22歳まで医療費窓口負担がゼロですが、医療費が急増したというデータは今のところありません。長崎協会の本田孝也会長が示したデータでも、医療費ゼロでコンビニ受診が増えたという傾向はありませんでした。
小澤 一方で「医療費が増えても良いじゃないか」という発想も大切ですよね。二木立日本福祉大学名誉教授が「全年齢で一部負担をなくす、または1割負担に統一することにより、患者から公費・医療保険への『コスト・シフティング』が生じますが、それは社会保険料と公費負担の引き上げで賄うべきと考えます。この改革により、低所得者等の受診控えが解消され、医療受診が増えると思いますが、それは歓迎すべきことです」と述べていますが、その通りです。
西山 厚労省は患者窓口負担がないと患者さんが不必要な受診をしてしまい、医療提供者も念のために効率の悪い診療をしてしまう「モラルハザード」の状態になるとしています。
しかし、窓口負担が高くなるほど、所得の高い人だけが自由に医療を受け、所得の少ない人ほど受診を我慢するでしょう。この方がよほどモラルハザードではないでしょうか。
二村 医療費窓口負担をゼロにすると受診が一時的に増えるのは事実です。でもそれは、今まで受診できなかった人たちの潜在的なニーズが表れただけで、決して悪いことではありません。そして、小児医療の調査などを見てもその増加は時間が経てば落ち着いて、結局、元の水準に近づいていきます。
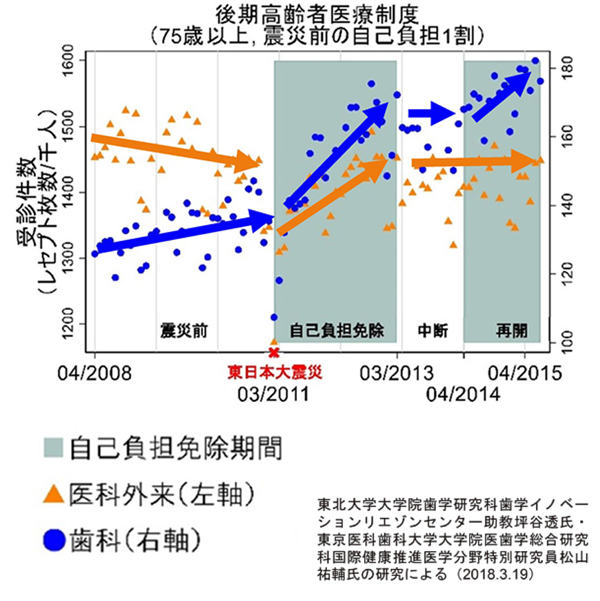
宇佐美 東日本大震災の時、被災者を対象に窓口負担をゼロにしました。すると、歯科の受診数が顕著に伸びました(図)。とはいえ、その結果として東北などの歯科医療費が極端に増えたというわけではありません。本来なら医療を受けるべきだった人たちが、ゼロになったことでようやく歯科にかかることができた。その〝良い面〟をもっと強調すべきだと思います。
歯科と自己負担の深い関係
宇佐美 もう一つ重要なのは、1984年に健康保険の本人負担が無料から1割になったときの影響です。特に歯科では患者数が激減しました。医科でも減少はあったものの一時的でしたが、歯科の場合は長い時間をかけても元に戻りませんでした。歯が痛くても「我慢すればいい」「歯がなくても残りの歯で噛めばいい」と考える人が多く、歯科受診には抑制が働きやすいのです。二村 やはり歯科は特に影響を受けやすいですよね。命に直結するとは見なされにくいですから。だからこそ、このゼロの会の取り組みは、特に歯科にとって大きな意味を持つと思います。
小澤 ただ、歯科の治療は命に直結するんじゃないかというデータがだんだん出てきています。
西山 誤嚥性肺炎や動脈硬化、糖尿病はもちろん、認知症についても「口の中の健康」を守る歯科の重要性はかなり認識されています。
本来の保険制度の原則に立ち返って
宇佐美 61年に施行された国民皆保険制度には、「現物給付」「フリーアクセス」「自由開業制度」の三つの基本原則があります。現物給付とは、お金でなく医療サービスそのものを提供することで、わかりやすく言えば、患者が医療を受ける際に費用を支払わずに済む、つまり窓口負担がないということが原則です。ですので、本来は窓口負担ゼロが当たり前の制度なのです。
日本では、戦前から戦後、そして80年頃までは健康保険の本人負担はすべてゼロでした。84年「健保改悪」で、初めて1割の自己負担が導入されました。「窓口負担ゼロ」がもとは基本だったという認識を、改めて国民の皆さんに伝えていく努力が必要だと考えています。
小澤 フリーアクセスの保障に関連して「SDH(健康の社会的決定要因)」という言葉があります。健康は自己責任でなく、社会的な要素による影響が大きいという考え方で、そのためには国連がユニバーサル・ヘルス・ガバレッジとして重要視する「三つのアクセス」の保障が必要になります。物理的アクセスと社会慣習的アクセス、そして経済的アクセスです。この三つが保障されないと重症化につながります。
窓口負担増はこの経済的アクセスを阻害します。高い保険料を払っていても、窓口負担が支払えないことにより医療から排除できる、ということになります。
西山 たくさん医療費を使っているのだから、その分多く支払うのは仕方ない、いわゆる「受益者負担」だと思っている人も多いです。しかし、病気やけがは不幸な状態で、いつ何どき起こるか前もって予測はできません。医療は普通の状態への回復や、それ以上に悪くならないために必要なサービスです。つまり、他の人から「いいな」と思われる幸せな負担ではなく、「大変だな」と思われる「受難者負担」です。予測や選択できない必要なサービスである医療の費用は患者さんに負担させてはいけません。
「自己責任論」への疑問と医療の本質
宇佐美 非常に問題だと感じるのは「自己責任論」です。69年、自民党が「医療対策大綱」を出した際、初めて「自己責任」という考え方が明確に打ち出されました。つまり、「病気になったのは自分の責任なのだから、自分で負担しろ」という論理が政策に組み込まれたのです。しかし、そもそも社会保障の原点は「弱い人を皆で支える」ことであり、それが近代社会の基礎を作ってきたはずです。にもかかわらず、それと真逆の方向に進んでいる。それに医師自身が同調するようなことがあってはいけません。医師とは、本来病んでいる人、すなわち弱者に手を差し伸べる存在であり、「お前が悪い」と突き放すような態度は、医療者としての倫理に反します。
今私たちが取り組んでいるのは、「ゼロではない負担」を押し付けてくる国の流れに対抗する運動です。医師になった以上、それに抗う責務があるはずです。もう一度原点に立ち返って、「何のために医者になったのか」を問い直すべきだと思います。
西山 まさにその通りだと思います。大切なのは医師自身の内面を見つめ直すことです。医療の現場で「プロフェッショナル・オートノミー(専門職としての自律性)」や「矜持(誇り)」をどう持ち続けるか、そこが重要です。そうでなければ、目の前の「お金の問題」に振り回されて、「患者負担なんか関係ない」と考える医師・歯科医師が多くなってしまいます。もちろん、公的医療費を絞られ続けているため、利益追求を重視する医師・歯科医師もいて、疑問や批判もあるでしょう。やはりわれわれは「中から変えていく」しかありません。外からの圧力に負けず、内側から正していかなければ、医療は変な方向に進んでしまうでしょう。
--本日はありがとうございました。
図 東日本大震災による窓口負担免除による受診行動の変化
座談会参加者
宇佐美 宏 千葉県保険医協会副会長、保団連歯科代表・副会長小澤 力 大阪府歯科保険医協会理事長、保団連副会長
二村 哲 神奈川県保険医協会副理事長、保団連理事
西山 裕康 兵庫県保険医協会理事長

医療費窓口負担「ゼロの会」にご賛同を
スマホから簡単に賛同の受付ができます!
6/8オンラインイベントご参加を!
6月8日にオンラインイベント当日には、さらに幅広い視点で「窓口負担ゼロ」について取り上げます。会員の皆様のご参加をお待ちしています!
イベントの詳細やご参加はこちらから!!!















