医科2025.08.30 講演
[保険診療のてびき]
不眠・せん妄の薬物療法
~リスクマネジメントの観点から~(2025年8月30日)
大阪市立総合医療センター精神神経科 医長 粥川 朋哉先生講演
はじめに
大阪市立総合医療センターは約1000床の総合病院であり、年間の手術件数は1万件を超える。精神科はリエゾンチームと認知症ケアサポートチームで全病棟からコンサルトを受けているが、せん妄関連の依頼が半数以上を占める。せん妄は不穏や興奮を認めることがあり、発症すると対応がとても困難である。なので、せん妄は起こってからどう対応するかというよりは、いかに起こさないようにするかが重要である。今回、せん妄の予防について薬物療法を中心に説明する。せん妄について
せん妄は、意識障害や意識変容、注意障害などの症状を認めるのだが、それらの症状に日内変動を認めるという特徴がある。術後の夜間に眠れず興奮状態となり大暴れした患者さんが翌日に精神科リエゾンチームにコンサルトされることになるが、日中に診察に行き、「昨日は眠れましたか」と聞くと「よく眠れました」という答えが返ってくるのである。つまり、その患者さんは昨晩のことを覚えておらず、意識障害を起こしていたと考えられるわけなのだが、診察時には意識障害は認めていないので、日内変動を伴う意識障害と考え、せん妄の対策を講じることになる。
せん妄の要因は、準備因子、直接因子、促進因子がある。準備因子はせん妄になりやすい素質みたいなもので、高齢者や認知症患者が挙げられる。その準備因子を持った者が直接因子にさらされるとよりせん妄発症リスクが高まる。直接因子はまさに直接のきっかけであり、全身状態の増悪や手術、薬剤がある。そして、促進因子があるとさらにせん妄のリスクが高くなるというもので、せん妄が燃え盛る火だとすると、促進因子は油のようなものである。促進因子には、不眠やストレスがある。
こうして見てみると、入院患者がせん妄を起こすことは避けられないことのようにも思えてくる。高齢者や認知症患者が全身状態増悪となり、入院し手術や投薬を受ける、さらに慣れない環境での生活はストレスであろうし、当然不眠にもなることが予想できる。せん妄を予防するということはこれらの因子を可能な限りつぶしていき、最小限にとどめるという作業なのである。中でも、直接因子の薬剤に関しては対策が可能であり、薬剤性のせん妄をいかに予防するかを中心に話をすすめる。
医薬品誘発性せん妄
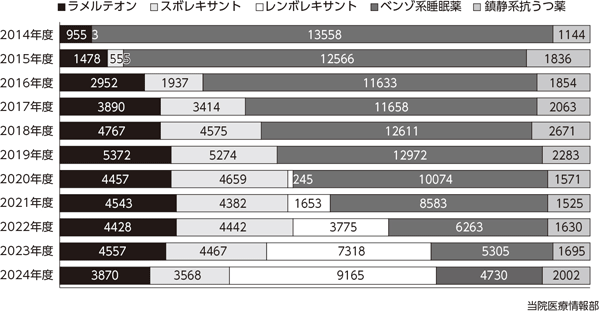
せん妄の原因薬剤は様々ある。H2ブロッカーはPPIに変更することで対応する。ステロイドやオピオイド、抗コリン薬などは身体的治療に必要な場合が多く、身体科に相談し可能なら漸減していただく。薬剤性せん妄で最も予防可能なのは、実はGABA受容体作動薬かもしれない。BZ系や非BZ系といったいわゆるベンゾ系の睡眠薬や抗不安薬、アルコールなどのGABA受容体作動物質を定期的に摂取していない患者が、術後に眠れないからといって不眠時にベンゾ系睡眠薬を内服するとせん妄が起こる(図2)。これを予防するためには、入院時の問診が重要であり、飲酒歴やベンゾ内服歴がない患者であるならば、不眠時の睡眠薬はベンゾ系を避けなければならない。当院では不眠時の頓服薬として、レンボレキサントなどのオレキシン受容体拮抗薬やトラゾドンなどの鎮静系抗うつ薬を使用している(図3)。
離脱せん妄
上記の取り組みによって、医薬品誘発性せん妄は減ってきているように思う。離脱せん妄には、アルコール離脱せん妄とベンゾ離脱せん妄がある。離脱せん妄を起こすのは、アルコール依存かベンゾ依存の患者であり、いずれもGABA受容体作動物質の定期摂取による身体依存の形成が原因である。これを予防するためには、やはり入院時の問診が重要であり、アルコールの長期多飲歴やベンゾ系薬剤の6カ月以上の定期内服歴があれば、依存状態であるとみなして対応する必要がある。アルコール依存の場合は院内でのアルコール摂取ができない代わりにジアゼパムなどのベンゾ系薬剤を定期内服とし、ベンゾ依存の場合は内服しているベンゾ系薬剤を中断せず内服継続とする。ベンゾ系薬剤がせん妄の原因になるからといって、手術を控えるベンゾ依存患者のベンゾ系薬剤内服を中止してしまい、ベンゾ離脱せん妄が起きるといったケースを経験することがあるので注意が必要である。
いずれの場合も入院時の問診が重要であり、「ベンゾ系を飲んでないなら飲ませるな、飲んでるなら急にやめるな」という対応となる。これはアルコールも同じで、「飲んでない人には飲ませるな、飲んでる人は急にやめるな(つまり同じGABA受容体作動物質であるベンゾ系薬剤を定期内服してもらう)」ということなのである。
当院でのせん妄予防パスセット
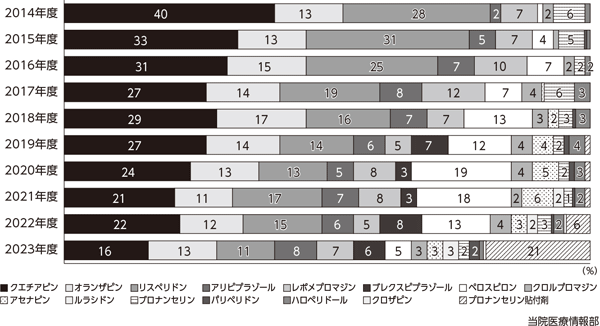
当院では、せん妄を起こしてしまった患者や、せん妄を起こす可能性が高い患者に対するセット処方を用意している。ラメルテオン8㎎を夕食後、スボレキサント15㎎もしくはレンボレキサント5㎎を眠前に定期処方とし、不眠時にはトラゾドン25㎎、不穏時ぺロスピロン4㎎を頓服処方としている(図3)。これらのセットは病院全体に周知しており、身体科でも幅広く使用されており、せん妄対策の初期対応は主科で行うという理想が現実化してきている。ただし、内服が困難な場合、拒薬などの拒否的態度を含む不穏が強い場合などは、セット処方だけでは対応が難しく、当科でさらなる対応を行うことになる。その際には、ブロナンセリン貼付剤、ヒドロキシジン塩酸塩注射液など、経口以外の投与経路を持つ薬剤を使用することが多く、特にブロナンセリン貼付剤は、投与時のリスクがほとんどなく、看護師など医療者側にも安全であるといえる(図4)。
おわりに
入院時の対応については問診が重要であったが、普段の診療から、アルコール依存、ベンゾ依存を形成しないよう注意していくことが、より重要である。不眠患者に安易にベンゾ系薬剤を処方することは避け、メラトニン系やオレキシン系の睡眠薬を中心とした薬物療法を施行することが、せん妄予防につながる。今回は、不眠・せん妄の薬物療法について、リスクマネジメントの観点から、せん妄予防を考慮した不眠の薬物療法をメインテーマとして、お話させていただきました。
(2025年8月30日、薬科部研究会より)