医科2025.10.04 講演
[保険診療のてびき]
糖尿病と食事療法(2025年10月4日)
神戸市立医療センター中央市民病院 栄養管理部副部長 岩本 昌子先生講演
糖尿病治療の目標と変化
糖尿病治療の目標は昔も今もかわらず、糖尿病細小血管合併症(網膜症、腎症、神経障害)や動脈硬化性疾患の発症・進展を阻止することで、糖尿病のない人と変わらない寿命とQOLを確保することです。しかし近年では合併症の発症率が低下していることに加え、患者さんの高齢化に伴いむしろ低栄養への対応が重要となってきたため、治療目標に「高齢化などで増加する併存症(サルコペニア・フレイル・認知症・悪性腫瘍など)の予防・管理」も加わり、より個人に合わせた対応が求められるようになりました(図1)。食事療法の基本と個別化
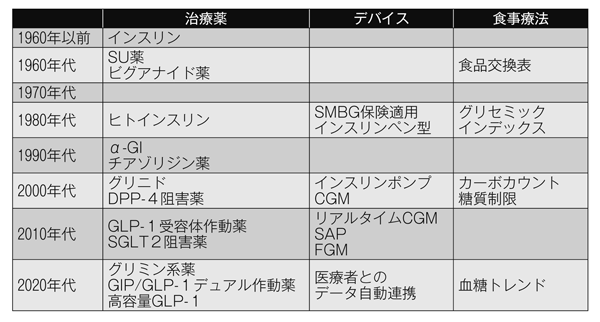
糖尿病の治療は、食事・運動・薬物の3本柱で行い、食事療法は、①適正な食事量(エネルギー)を守る、②栄養バランスの良い食事を心がける、③1日3食規則正しく食べる、を基本としますが、患者さんのライフスタイルや社会背景・嗜好なども考慮し、実施可能な内容で検討する必要があります。昔は合併症予防が第一だったので、栄養指導の内容は「やせること」「食べないこと」が目標となることが多く、「栄養指導=食べ過ぎ!と怒られる」といったイメージが強かったように思います。しかし現在では個別化が重視されるようになり、個人に合わせて「上手に食べる」指導やアドバイスをするように変わってきました。その理由の一つとしては、前述の通り血糖コントロールと併せて低栄養に対応する必要性が加わったことが挙げられますが、2000年前後以降に登場した様々な機序の治療薬・デバイスの進化が食事療法の概念を大きく変えたといっても過言ではないでしょう。
糖尿病の食事療法を行う上ではずせない「食品交換表」は、1965年に初版が発行され、現在使用されているのは2013年に発行された第7版です。食品80kcalの分量を1単位とし、栄養素別に分けられた六つの食品グループ(表)の中で食品を交換して食べるという考え方で、エネルギーや栄養バランスを適正に摂るには非常に良い教材です。インスリンやSU薬、ビグアナイド薬くらいしか治療薬がなかった時代は、食品交換表を徹底的に使いこなす栄養指導がほとんどだったと思いますが、現在でもその概念を知っておくことは食事療法を円滑に進めるために有用です。
治療薬・デバイスの進化による食事療法の変化(図2)
ペン型のインスリンの登場や、SMBG(自己血糖測定)が保険適用になったころからは早朝空腹時の血糖値(外来受診時の採血)だけでなく、毎食前や食後の血糖値も自身で把握することが可能となり、食事療法にグリセミックインデックス(GI)という概念が広まりました。食後血糖値の上がりやすさを指標にしたもので、低GI食品を上手に活用することで食後血糖値のコントロールがしやすくなります。糖尿病診療ガイドライン2024でも2型糖尿病において推奨グレードBで推奨されています。
作用の異なるインスリンやDPP-4阻害薬、GLP-1受容体作動薬の登場は、食事の制限を緩和することができ、QOLを保ちつつ患者さんのライフスタイルに合わせた食事療法の継続につなげることが可能となりました。SGLT2阻害薬を使用している場合は、糖質を減らしすぎたり絶食時間が長くなることで正常血糖ケトーシスや低栄養の助長につながる可能性があるので、食事を制限しすぎないような指導が求められますし、GIP/GLP-1デュアル作動薬では副作用として悪心嘔吐、食欲減退等の消化器症状が多いため、それらに対応して上手に食べるコツについてのアドバイスが望まれます。このように、処方される治療薬によって食事療法の内容は多岐にわたるため、画一的な栄養指導ではなく個別化が重要視されるのです。
デバイスの進化もめざましく、2000年以降に登場したインスリンポンプは、特に1型糖尿病の患者さんの食事に合わせたきめ細やかなインスリン投与が可能となり、カーボカウントという新しい食事療法が生まれました。カーボカウントには基礎カーボカウントと応用カーボカウントがあり、後者は糖尿病診療ガイドライン2024で1型糖尿病において推奨グレードBで推奨されています。
基礎カーボカウントは、毎食の糖質量(主食量)を一定にすることで食後血糖値を安定させるという考え方ですので、数字や計算が苦手な方であっても取り組みやすいでしょう。糖質制限も糖質の量をコントロールするという点では基礎カーボカウントと同様に導入しやすい食事療法だと考えられますが、期間が限定されているのが特徴です。糖尿病診療ガイドライン2024で2型糖尿病において推奨グレードBで推奨されていますが、1年以上の経過で血糖値・体重等の改善効果がみられなくなること、過度な糖質制限は推奨されないことが記載されています。
CGM(持続血糖モニタリング)は、ある時点の血糖値だけではなく日内変動を視覚的に捉えることが可能で、最近では医療者とデータを自動連携させることで事前に血糖トレンドを確認できるものもあります。血糖トレンドでは14日間のデータが一つのグラフに集約されますので、低血糖の時間帯はないか、目標範囲から血糖値が著しく外れていないか、血糖変動の激しい時間帯や日によるばらつき等がないかを確認し、より血糖値を安定させるための食事の摂り方や薬剤変更の提案等をすることが可能になりました。
まとめ
このように、治療薬やデバイスの登場・進化と共に食事療法の方法も大きく変化して個別化が重要視されるようになり、患者さんはQOLを維持しながら無理のない食事療法を行うことができるようになりました。しかし、私たちが健康に過ごすためには適正なエネルギー量やバランスに配慮した食事が望ましいのは言うまでもありません。冒頭で挙げた食事療法の基本を踏まえたうえでの個別化が、よりよい治療につながると思います。(2025年10月4日、薬科部研究会より)
図1 糖尿病治療の目標
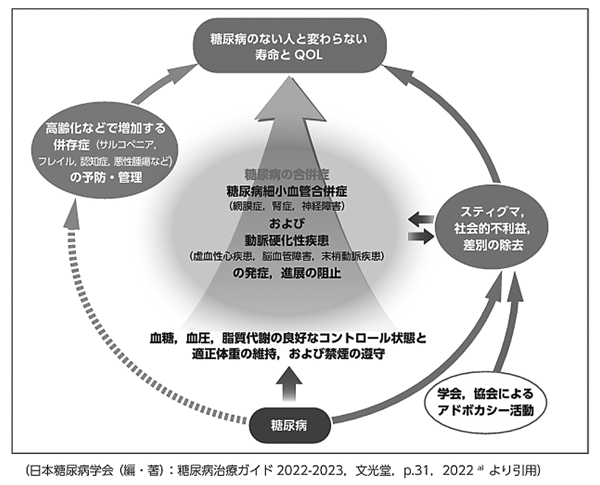
図2 治療の進歩による食事療法の変化