医科2010.10.15 講演
プライマリケアのための関節のみかた 下肢編(2)―膝(下)[臨床医学講座より]
西伊豆病院(静岡県)院長 仲田 和正先生講演
ACL損傷のみかた
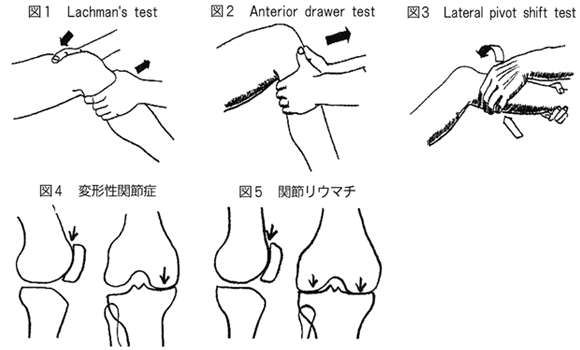
Lachman’s test:膝を30度屈曲位で片手で大腿を把持し、もう一方の手で下腿近位を把持して引き出しを行う(図1)。ACL損傷では、最も感度の良いテストである。
Anterior drawer test:患者背臥位、膝90度屈曲で患者の足背に検者の臀部を乗せ、脛骨を引き出す(図2)。引き出したとき、前十字靱帯に異常がなければガクッとend pointがあるが、断裂していると、ずるずるという感じではっきりしない。
これを脛骨内旋位、中間位、外旋位でそれぞれ引き出しを行い、回旋不安定性を見る。例えば、脛骨内旋位では外側の靱帯が緊張する。この状態で前方引き出しができなければ、外側の靱帯群は損傷がないことであり、顕著に前方へ引き出されるのなら、ACL断裂に加え外側の靱帯群の損傷があることを意味する。
脛骨中間位ではACL損傷の判断はできるが、内・外側副靱帯については断定できない。同様にして、脛骨外旋位で内側の靱帯を緊張させ検査する。
前方引き出しテストは、半月板後角が脛骨のストッパーとなって偽陰性となることがあると言われ、ACL損傷ではLachmanの方が感度が高いとされる。
Lateral pivot shift test:前十字靱帯断裂で膝を伸展し、下腿に外反・内旋力を加えながら屈曲すると、30~40度で明らかな脛骨の前方亜脱臼を生じた後、さらに屈曲していくと弾発とともに急に整復される(図3)。前十字靱帯断裂の信頼すべきサインであるが、患者を完全にリラックスさせないと陽性に出ない。手技の習得にかなり時間がかかり、筆者の場合、コンスタントに出せるまで1年近くかかった。
このサインの機序は、膝は滑りと転がりの二つが同時に起こりつつ屈曲するのであるが、前十字靱帯断裂が起こると屈曲30度まで大腿顆が脛骨関節面に対して滑ることなく転がり、その結果、大腿顆が脛骨高原上を後方へ行き過ぎ、また腸脛靱帯が大腿外顆を後方へ押すために、相対的に脛骨外側が前方へ亜脱臼する。膝屈曲が45度から50度を超えると、腸脛靱帯は外顆の頂点を乗り越え、この時、亜脱臼が整復されガクッと音がする。
前十字靱帯断裂では、走っていて急に停止すると膝がガクッと崩れる(give way)のが特徴であるが、まさにこの機序によるのである。このlateral pivot shiftは、Nテスト、Slocumなど数多くの変法があるが、原理は皆同じである。
PCL損傷のみかた
Posterior drawer test:Anterior drawerと同様にして、今度は脛骨を後方へ押す。
ガクッとしたend pointがなく、ずるずるとした感じになる時が後十字靱帯断裂である。
Posterior sagging:仰臥位にして、膝を90度屈曲して踵を持ち上げる。左右を比較して、脛骨粗面が落ち込んでいるか否かを見る。落ちていれば、後十字靱帯断裂を疑う。
半月板損傷のみかた
この検出には、関節裂隙の圧痛が最も感度が良い。Mc Murray’s testは、陽性率はあまり高くないが、あれば有力な根拠となる。
Mc Murray's test:仰臥位に寝かせ、一方の手で関節裂隙を触れつつ膝を保持し、一方の手で足底を把持し踵が臀部につくまで膝を曲げる。次に、外側半月板を見たいときは足を内旋、内側半月板を見たいときは外旋しつつゆっくり膝を伸展する。大腿顆が半月板断裂部を通過するときに、クリックを触れる。膝が完全屈曲に近い位置でクリックのある時は半月板後角、90度に近いときは半月板中節の断裂であると言われる。
変形性膝関節症と関節リウマチの違い
変形性膝関節症は重心が膝の内側に偏るために起こり、内側コンパートメントと膝蓋大腿関節の変化が主体で、外側コンパートメントは保たれることが多い(図4)。従って、O脚になりやすい。穿刺液は黄色透明のことが多い。また骨増殖性変化が起こり、骨棘や骨硬化像が見られる。
一方、関節リウマチは滑膜による化学的破壊であるから、すべてのコンパートメントが侵され進行すれば、内側、外側、膝蓋大腿関節すべて狭小化する(図5)。屈曲拘縮すると、腸脛靱帯で脛骨が引かれX脚になることがある。
穿刺液は白血球が多いため混濁し、また滑膜片を含むこともある。関節リウマチは、原則として骨増殖性変化(骨棘、骨硬化像)は起こらない。ただし、リウマチが寛解し二次性の変形性関節症を起こせば、骨棘や骨硬化像が見られることがある。またリウマチは、炎症で血流が良いため、骨の脱灰を起こし骨粗鬆症が見られる。
偽痛風は、外側コンパートメントやPFコンパートメントの狭小化を起こすことがある。
外側単独、あるいはPF単独のOAを見たときは、偽痛風を考える。
関節液:白血球がごまん(5万)とあったら感染だ!
関節液は、変形性関節症では黄色透明のことが多い。濁っている場合、グラム染色、白血球数、結晶(カルシウムや尿酸などは染色しなくても大体見当がつく)を確認するとよい。白血球数で、大体の鑑別ができる(計算板でカウントする)。なお、μlと㎜3は等しい。
白血球数2,000/μl以下は、変形性関節症のような非炎症性のものである。2,000-50,000/μlは炎症性であるが感染ではない。50,000-100,000/μlは感染の初期のこともあるが、リウマチや結晶誘起性関節炎でもある。100,000/μl以上は、化膿性関節炎を考える。50,000/μl以上は、培養、感受性テストも出したほうがよい。
数字は5万だけ覚えていればよい。「白血球がごまん(5万)とあったら感染だ!」と覚える。
変形性膝関節症の治療
保存的治療を開始し、疼痛が強くADLに差し障るようなら、手術を考慮する。人工関節は疼痛もなくなり満足度は高いので、痛みが強度の場合はいつまでも保存治療に固執せず、整形外科に紹介するとよい。
(1)減量:膝には体重の85%がかかり、減量は重要である。しかし、指導しても「私は水を飲んでも太る」と軽く受け流されるのが普通である。
(2)杖の使用:T字杖を使わせる。体重の分散に有効であるが、いかにも老人に見えるので抵抗が多い。長さは杖先が足の前、外側10㎝にある時、握りが大転子の位置にくるか、または肘屈曲30度になるくらいにする。原則として、杖は健側に持たせるが無理なら患側でもよい。
(3)大腿四頭筋訓練:床に膝を伸ばして置き、膝窩部を床へ押し付けるようにすると、膝蓋骨が上方へ移動する(大腿四頭筋の等尺性収縮)。
そのまま五つ数えさせる。これを、1日に20~30回やらせる。1~4㎏の砂嚢や米袋を足関節にくくりつけて、椅子に腰掛け膝を伸展する方法でもよい。
(4)外挿板:靴の中敷(インソール)のようなものであるが、外側を6~7㎜ほど高くすることにより、O脚を軽度X脚として膝内側への荷重集中を避けようというもの。整形外科に出入りしている義肢装具業者に依頼する。
(5)サポーター:膝不安定性のある時や疼痛の強い時は、支柱付きサポーターもある。
(6)消炎鎮痛剤
(7)グルコサミン、コンドロイチン内服:民間のサプリメントが先行している。こんな高分子の物を経口摂取して、なぜ膝の軟骨に取り込まれるのか理解に苦しむが、変形性膝関節症に対して有用という報告(まじめな論文である)がある。
(8)膝関節穿刺、注入:ヒアルロン酸製剤は、分子量80万のアルツ(変形性関節症と肩関節周囲炎、リウマチに適応)と160万のスベニール(適応症はアルツと同じ)がある。高分子の方が、より有用という報告がある。ステロイドほどの鎮痛効果はないが、副作用が少ないのでこれらを主とする。ステロイドは、疼痛がひどい時や法事などやむを得ない時は使用している。年間4回までとする論文もある。懸濁性ステロイドでは、偽痛風と同様な結晶誘起性関節炎を誘発することがある。
(9)手術療法
ア)高位脛骨外反骨切り術:脛骨の外側を楔状に切除して、内反膝を外反膝に変える手術。膝外側コンパートメントに、損傷のないことが必要。50歳代、60歳代で行われることが多い。
イ)人工膝関節置換:術後膝屈曲は、90~120度位で正座はできず椅子の生活となるが、疼痛はなくなり満足度は高い。人工膝関節の10年サバイバルは、70~90%くらいである。60歳代以上で行われることが多い。