医科2011.06.25 講演
2型?1型?鑑別が重要な糖尿病の病態
-1型糖尿病の全て 病態から生活指導まで- [診内研より]
埼玉社会保険病院内科 丸山 太郎先生講演
はじめに
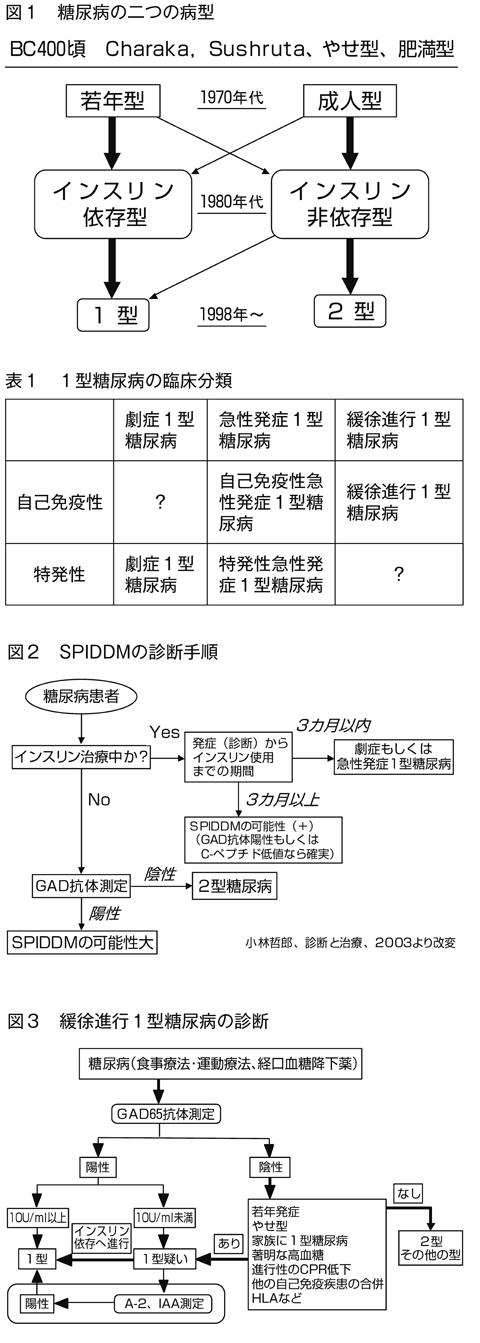
糖尿病に二つの病型があることは、紀元前より提唱されていた。紀元前400年頃に書かれた古代インドの医学書Charaka, Sushrutaには、糖尿病には、やせ型、肥満型の二つの病型があると記載されている。
1950年代以降、糖尿病は若年型、成人型の二つの病型に大別されていた。若年型は大部分が生命の維持にインスリンを必要とするが、成人型は血糖コントロールにインスリンが必要になることはあっても、生命の維持にインスリンを必要とすることは少ないことが知られていた。
その後、若年型にも生命の維持にインスリンを必要としない症例、成人型にも生命維持にインスリンを必要とする症例があることが明確になり、1980年代に糖尿病は病態によってインスリン依存型糖尿病(IDDM)と、インスリン非依存型糖尿病(NIDDM)に大別されることになった。
この間、IDDMの成因に関する研究が進展し、IDDMは膵島ベータ細胞の破壊によるインスリン欠乏を成因とすることが明らかになった。また、発症時にはNIDDMの病態を呈するが、膵島関連自己抗体が持続陽性で、経過とともにインスリン依存へ進行する1型糖尿病の亜型、緩徐進行1型糖尿病(slowly progressive IDDM;SPIDDM)が存在することが明らかにされ、膵島ベータ細胞破壊によるインスリン不足を成因とする糖尿病を1型糖尿病、インスリン分泌不全とインスリン抵抗性を成因とする糖尿病を2型糖尿病と分類するようになった(図1)。
1型糖尿病の亜分類
現在、1型糖尿病は急性発症1型糖尿病、劇症1型糖尿病、緩徐進行1型糖尿病の三つの亜型に分類されている(表1)。
劇症1型糖尿病は、日の単位でインスリン依存に至る糖尿病である。感冒様症状や消化器症状を前駆症状とすることが多く、風邪や脱水と誤診し、不用意にブドウ糖液を点滴すると死を招くことがある。見落としてはならない、重要な疾患である。
急性発症1型糖尿病は、症状出現から3カ月位の間にインスリン療法を必要とする糖尿病であり、1型糖尿病の典型例と言える。
緩徐進行1型糖尿病は、「当初は食事や経口血糖降下薬のみで治療が可能な2型糖尿病の病態を呈するが、膵島自己抗体が持続陽性で、緩徐にインスリン分泌能が低下し、最終的にインスリン依存状態となる糖尿病」と定義される1)。
1型糖尿病は、2型糖尿病とは本質的に異なる疾患
糖尿病治療の基本は食事・運動療法であり、その効果が不十分な時に、経口血糖降下薬やインスリンを用いるとされてきた。しかし、これは2型糖尿病の治療の考え方であり、1型糖尿病の治療の基本はインスリンを早期に適切に用いることである。
1型糖尿病患者に2型糖尿病の基本にのっとった治療を行っても、血糖コントロールは良くならない。精神的なストレスを高め、かえって血糖コントロールを悪化させる。特に、SPIDDMは早期に診断して適切な治療をすれば、膵島ベータ細胞破壊の進行を抑制することが可能であり、患者はいつまでも良好な生活の質を維持し、寿命を全うすることができるが、不適切な治療はベータ細胞を廃絶させ、その結果、糖尿病合併症が短期間で出現し、QOLの低下と寿命の短縮を招く。
糖尿病の病型診断は、きわめて重要である。
緩徐進行1型糖尿病(SPIDDM)の診断
SPIDDMは発症(診断)より6カ月以上、インスリン療法を必要としない糖尿病で、GAD抗体が陽性かつ、進行性に内因性インスリン分泌が低下していくものを言う。すでにインスリン療法が行われている場合は、インスリン使用までの期間が6カ月以上の場合にSPIDDMを疑う。こうした症例でGAD抗体が陽性であれば、SPIDDMと診断する。
GAD抗体は、膵島β細胞の破壊が進行した症例では陰性になっていることも多いので、陰性でもSPIDDMを否定することはできない。血中もしくは尿中C-ペプチドの測定によって、内因性インスリン分泌の低下が確認されれば、膵島関連自己抗体陰性でもSPIDDMと考えられる(図2)。
インスリン治療を必要としない病期には、必ずGAD抗体を測定する。インスリン療法を必要としない病期のGAD抗体陽性例(早期のSPIDDM)と、GAD抗体陰性の2型糖尿病を比較すると、SPIDDMでは初診時のBMIがやや低いものの肥満者も少なくなく、発症年齢や初診時の血糖値、HbA1cなどには全く差がない。そのため、GAD抗体を測定する以外に、SPIDDMを早期に診断する方法はない。
GAD抗体陽性の場合、SPIDDMを疑うが、GAD抗体陽性のNIDDM患者がすべてIDDMへ進行するわけではない。そこで、インスリン依存への進行を予知するには何が重要か調べてみると、発症年齢、罹病期間、BMI、C-ペプチド、GAD抗体の抗体価が予知因子であり、発症年齢が若く、罹病期間が短く、BMIやC-ペプチドが低値でGAD抗体が高抗体価の患者ほど、インスリン依存へ進行しやすい。
これらの中で、GAD抗体の抗体価の寄与が飛び抜けて大きく、10U/ml以上の患者はIDDMへ進行しやすいが、10U/ml未満の患者はあまりIDDMへ進行しない。また、IA-2抗体やインスリン自己抗体(IAA)が陽性の患者も、IDDMに進行しやすいことも明らかにされている。
そこで、インスリン療法が不要の糖尿病患者では、まずGAD抗体を測定し、10U/ml以上の場合にはSPIDDMと考えるが、抗体価が10U/ml未満の場合は、その他の臨床所見を勘案して総合的に判断する(図3)2)。
緩徐進行1型糖尿病(SPIDDM)の治療
私たちは、SPIDDMに早期にインスリンを開始することによって、ベータ細胞破壊を抑制できるか、前向き研究(Tokyo study)を行った3)。
糖尿病と診断されてから3カ月以上インスリン療法を必要としないGAD抗体陽性NIDDM患者を無作為に2群に分け、一群はSU薬、他群はインスリンで治療したところ、SU薬投与群では進行性の内因性インスリン分泌の低下を認め、高率にインスリン依存状態へ進行したのに対し、インスリン群ではインスリン分泌の低下の程度、インスリン依存への進行の頻度とも有意に低率であった。
インスリンの早期導入は、特にGAD抗体が10U/ml以上で内因性インスリン分泌が残存している症例で有用であった。
インスリン療法を必要としない糖尿病においては、GAD抗体が10U/ml以上の症例ではSU薬の使用は避け、インスリンを早期に導入することが望ましい。GAD抗体が10U/ml未満であっても、発症年齢が若く、やせ型であったり、IA-2抗体やIAAが陽性の症例は同様に考えるとよい。
おわりに
1型糖尿病は、不適切な治療によって悲惨な経過をたどることがある。
糖尿病と診断した時点でGAD抗体を測定し、正確な病型診断に基づいて、適切な治療法を選択していただきたい。
【参考文献】
1)小林哲郎. Slowly progressive IDDM(Type 1 diabetes);緩徐進行1型糖尿病.診断と治療,91:1489-1492,2003.
2)丸山太郎,ほか.緩徐進行1型糖尿病:早期少量インスリン投与の有効性-Tokyo studyから-,岡 芳知,谷澤幸生編,糖尿病学2004,p114-124,診断と治療社,東京,2004
3)Maruyama T, et al.Insulin intervention in slowly progressive insulin-dependent(type 1)diabetes mellitus. J Clin Endocrinol Metab 93: 2115-2121, 2008