医科2012.11.25 講演
一般内科における不定愁訴 [診内研より]
筑波大学附属病院 総合診療科 教授 前野 哲博先生講演
不定愁訴とプライマリ・ケア
不定愁訴については、医学的に明確な定義はないが、「漠然としている複数の症状」があって「身体的な異常との関連がはっきりしない」ものを指すことが多い。英語では「説明できない身体症状」という意味で、unexplained physical symptomsあるいはsomatizationと表現される。
患者の自覚する症状は身体症状がメインであり、従って精神科や心療内科よりも、プライマリ・ケアを最初に受診するケースが多い。
不定愁訴の診断
不定愁訴は、unexplained physical symptomsという名が示すとおり、器質的原因では説明できない症状を訴えるのが特徴である。従って診断のアプローチは、本当に症状を説明できる器質的疾患がないかを評価することと同義である。
その評価において最も重要なのは病歴である。不定愁訴を疑う「説明できない」病歴について、具体的には①解剖学的に説明できない(例:左右にまたがる病変、スキップする病変)、②病態生理的に説明できない(例:労作後呼吸困難、食物嚥下では気にならず、ツバを飲み込むときに気になる咽頭違和感)、③時間経過が説明できない(例:長期にわたる非進行性の反復性の経過)、④一元的に説明できない(例:複数の部位にまたがる多彩な症状がバラバラに出現する)などがあり、これらの病歴が得られた場合は、うつ病などの精神疾患が除外できれば、不定愁訴である可能性が高くなる。
ただ、プライマリ・ケア医にとって、「器質的原因ではない」と判断するのは容易ではない。病歴・身体所見などの臨床情報は、感度・特異度ともに限界があるし、症状経過は一人ひとり異なり、多くのバリエーションがある。特に高齢者は、症状がはっきりしないうえに急速に重症化することがあり、その判断はより慎重にならざるを得ない。
必要な検査は症状によって異なるが、特に、病歴・身体所見のみでは正確に評価できない項目(肝機能、腎機能、電解質、血糖、甲状腺機能など)は、症状が典型的でなくても一度はきちんと評価しておくべきである。画像検査は、必要に応じて胸部エックス線検査、腹部超音波検査、上下部消化管内視鏡検査、CT、MRIなどの画像検査を行う。
不定愁訴へのアプローチ
Somatizationに対しては、残念ながら即効性のある薬物療法はなく、プライマリ・ケアの特性である継続性、包括性を生かした息の長いアプローチが必要である。以下にそのポイントについて述べる。
1)「やまいの歴史」を傾聴する
患者の受診に至るまでのストーリーを一度は最後まで全部聞く。この際、解釈的なことや教育的なことは言わず、患者の「やまいの歴史」をきちんと聞くことがポイントである。
後述するが、不定愁訴から抜け出す鍵を握っているのは、医療者ではなく患者自身である。将来的に患者の「気づき」を促すには、「この先生の話なら聞いてみよう」という信頼関係が存在していることが前提であり、傾聴は、病歴把握はもちろんのこと、治療するうえでも非常に重要である。
2)アースする
アースとは、電気製品にたまった電気を地球に逃がすためのものである。不定愁訴の治療において、医療者は、患者の持つフラストレーションを、アースのように外に逃がす役割を担うつもりで接すると良い。
このアースという言葉は、患者だけではなく、医療者にもフラストレーションをため込まないことを意味する。早く治そうとすると患者のみならず医師にもストレスがたまりやすいので、必要以上に過去を掘り下げたり教え導いたりするのではなく、「見舞客のようなつもりで」ゆったりと自然に接する心構えが非常に大切である。
3)「とらわれ」をはずす
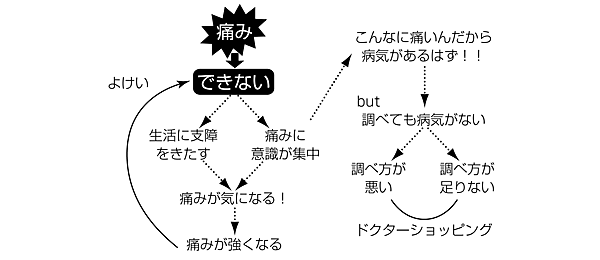
不定愁訴の患者がよく陥る思考回路のパターンを図に示す。
治療は、この枠組みを変えることが目標となる。
まず、図の左側「痛い→できない→よけい痛くなる」の悪循環については、痛くても痛くなくても、できる限り普段通りの日常生活を送るよう指導する。これがうまくいけば、痛い→でも普段通りにする→生活に支障をきたさない→痛みが気にならない→痛みが弱くなる→もっとできる、という好循環が生まれる。
次に、図の右側について考える。医師にとっては器質的な原因では説明できないことが明らかであっても、身体に原因があると信じている患者にそれをそのままぶつけても関係を悪くするだけであるし、「絶対」とは誰にもいえないので、症状の原因については、とりあえず「棚上げ」して、目の前の症状を改善することを当面の治療目標とすることを提案する。ただし、この「棚上げ」は、器質疾患は心配しなくても大丈夫と言いきれるだけの評価が終了していることが前提となることは言うまでもない。
4)心身相関への気づきを促す
患者の頭の中に、「症状がある=器質的原因がある」ではない、心理的要因が症状悪化につながっている、という思考回路を作るように促す。これは、医師が説得する形では意味がないので、あくまで患者自身が気づき、心からそう思えるように支援するスタンスで臨むことが大切である。
5)適切な距離を保つ
不定愁訴の患者に対しては、つかず離れずの適切な距離を保つことが重要である。基本的には2)で示した「アースする」関係を基本とし、左記3)4)のような治療的介入は、タイミングを見て無理のない範囲で、医師からの押しつけではなく患者自身の気づきを促す形で行う。
患者からは、症状が改善しないことに不満を訴えられたり、繰り返し検査することを要求されたりすることがある。何度も救急外来にかかったり、電話をかけてきたりすることもあるが、経過が安定してきたらこちらで治療の枠組みを決め(例:月1回、15分)、その範囲内で診療するように患者と話し合っていくべきである。
図 患者の「とらわれ」