医科2013.08.03 講演
[保険診療のてびき] 糖尿病腎症と高血圧
県立尼崎病院糖尿病・内分泌内科 中村 嘉夫先生講演
はじめに
糖尿病腎症は、糖尿病の3大合併症(細小血管合併症)の一つであり、糖尿病発症後血糖コントロールが悪い場合、10年ほどで出現してくると言われている。糖尿病腎症は、高血糖が続くことで腎臓の糸球体の毛細血管が傷害されることにより引き起こされる。糖尿病腎症を合併すると、心血管疾患等による死亡率を上昇させ、また糖尿病腎症は透析導入原因疾患の第1位となっていることもあり、その発症予防が糖尿病管理の重要課題となっている。
糖尿病腎症の発症・進展を防ぐには、厳格な血糖・血圧のコントロールとともに、生活習慣の改善が必要である。
血糖コントロール
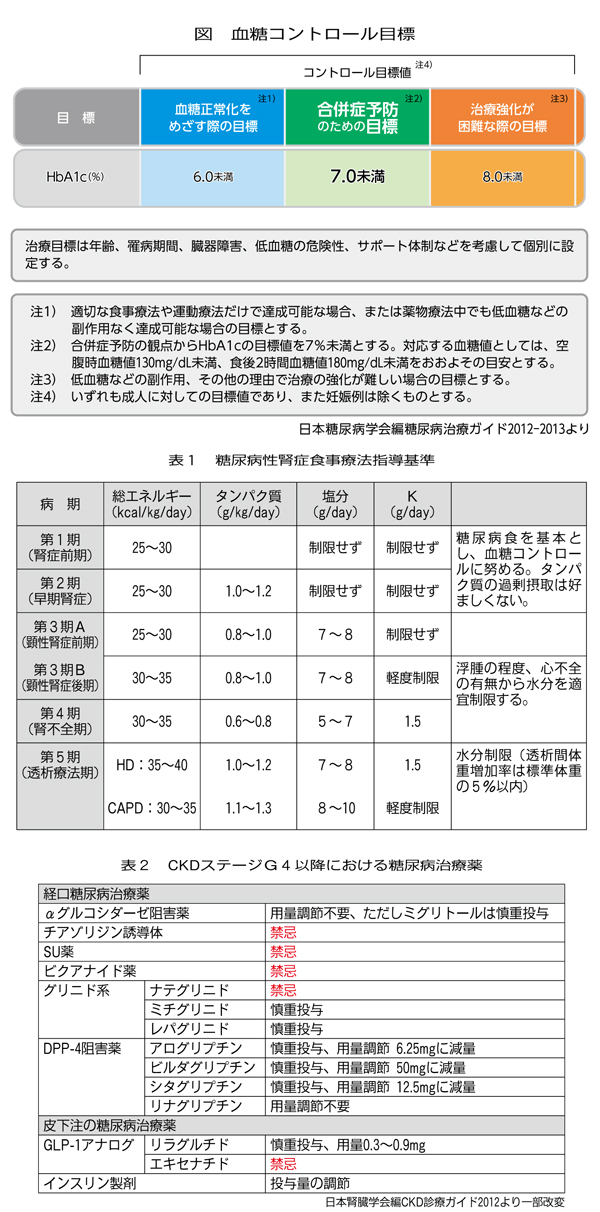
糖尿病腎症を発症させないための血糖コントロールの指標はHbA1c7%未満である(図)。そのためには、まず食事・運動療法を行うことが基本となる。食事療法は、腎症のステージにより総カロリー、タンパク質、塩分の推奨摂取量やカリウム制限の有無が異なってくるために、注意が必要である(表1)。
食事・運動療法のみで血糖コントロールが不十分な場合は、薬物療法を行うことになる。薬物選択の際には、腎機能に注目すべきであり、特にCKDステージG4以降に腎不全期の患者には使用できない薬剤や、減量が必要な薬剤がある(表2)。
とくに、SU薬は遷延性低血糖、ビグアナイド薬は乳酸アシドーシスといった重篤な副作用が生じる危険性があるため、その使用は控えるべきである。最近よく使用されるDPP-4阻害薬も、薬剤によっては投与量の変更が必要であり、シタグリプチン、アログリプチン、ビルダグリプチンなどは、腎不全患者に投与する場合には投与量の減量が必要だが、リナグリプチンは減量の必要はない。
その中でも、アログリプチンは腎機能別に用量設定されており(eGFR≧60で25㎎、30〈eGFR〈60で12.5㎎、eGFR≦30で6.25㎎)、透析患者に6.25㎎投与された際の有効性も報告されている。
また、アログリプチンを投与後に尿中微量アルブミン排泄量が低下したとの報告もあり、糖尿病腎症の進展を抑制する可能性も示唆されている。DPP-4阻害薬は、単独使用では低血糖を起こさないが、SU薬と併用する際には低血糖に注意が必要であり、併用する際にはSU薬の減量が推奨されている。特に軽度腎機能低下例や高齢者に低血糖の報告が多く、このような患者に対し、DPP-4阻害薬をSU薬に追加する際には、気をつけるべきである。
低血糖は、心血管疾患や認知機能の低下を引き起こすことが知られており、また高齢者では低血糖の自覚が遅れることが多く、低血糖予防の対策を十分に行うことが必要である。高齢者の低血糖による異常行動は、認知症と間違われることがあり、低血糖が疑わしい場合には積極的にSU薬を減量すべきである。
また高齢者の血糖コントロール目標値は、全ての患者にHbA1c7%未満とするのではなく、低血糖対策が困難な例や認知症などで厳格な血糖コントロールが困難な場合は、HbA1c8%未満とすることも考慮すべきである(図)。
血圧コントロール
糖尿病腎症予防のための目標血圧は、130/80mmHg未満とされ、すでに腎症が発症し顕性蛋白尿を認める場合は、125/75mmHg未満とされている。降圧薬の第1選択薬はRAS(レニン・アンジオテンシン系)を抑制する効果のあるARBやACE阻害薬となる。その理由として、RASを抑制することにより糸球体の輸出細動脈が拡張し、糸球体内圧が低下するためアルブミン尿や蛋白尿が減少し、加えて腎機能低下を軽減する効果が期待されることが挙げられる。
RAS阻害薬は、すでに腎機能低下(特に血清クレアチニン2㎎/dL以上)がある場合、まれに投与開始時に急速に腎機能が悪化したり、高K血症に陥る危険性があるので、低用量から慎重に開始する。また腎保護作用が認められ、副作用がない限り使い続けることが推奨される。
RAS阻害薬を用いても目標血圧コントロールが得られない場合は、Ca拮抗薬や少量の利尿薬が用いられる。利尿薬は腎機能正常の場合は、サイアザイド利尿薬、腎機能低下例ではループ利尿薬が使用される。利尿薬は、筋血流を減少させることによりインスリン抵抗性を増加させるため、少量のみ用いることが望ましいが、浮腫を伴う高血圧症例の場合は積極的に用いられることが多い。
CKDに合併する高血圧を考える際には、夜間血圧変動にも注目すべきである。CKDにおいては、睡眠時血圧が覚醒時より10%未満低下しているnon-dippersの方が、睡眠時血圧が覚醒時より10%以上低下しているdippersより多く、non-dippersの方がdippersより心血管イベント発現率が高いと言われている。逆に、non-dippersの方がdippersより、腎機能が進行しやすいとも報告されている。
現在、多くのARBが販売されているが、アジルサルタンは他のARBより比較的降圧効果が強いとされており、non-dippersにおいてもdippersと同程度の降圧効果を示し、CKDステージG3以降の腎機能低下例でも優れた降圧効果を示すと報告されている。
生活習慣の改善
CKDの進行には、肥満、脂質異常症、喫煙などの危険因子が関連しており、また糖尿病性腎症では、腎症の進展とともに大血管障害の合併リスクが高くなるため、これらの危険因子の管理も重要である。(8月3日薬科部研究会より)