医科2018.02.04 講演
日常診療で使える整形知識(2)
1.「中枢神経由来のしびれ」の解剖学的診断(下)
[臨床医学講座より](2018年2月4日)
静岡県・西伊豆健育会病院 院長 仲田 和正先生講演
(前号からの続き)
延髄(脳幹部):「12時に10軒はしごのMr.毛」
延髄の神経核の位置を覚えよう(図5)。脳幹部は原則として内側が運動神経、中間が内臓神経、外側が知覚神経である。内側から時計回り(延髄左側)に「12時に10軒はしごのMr.毛(マオ)」と暗記する。すなわちⅩⅡ(舌下神経)→Ⅹ(迷走神経)→Ⅷ(聴神経)→S(Solitarius:孤立核)→V(三叉神経)→M(aMbiguus:疑核)→R(Reticular formation)→毛(内側毛帯:振動・位置覚)の順である。さらにこれらの外側に脊髄視床路(温痛触覚)があり外上方に下小脳脚がある。一番下には錐体路(運動神経)がある。
小脳失調があれば延髄外方、運動麻痺があれば延髄下方の病変と考えればよい。
脊髄視床路(温痛触覚)は外側、内側毛帯(振動・位置覚)は内側にあって血管支配も異なる。
なおSolitarius nucleus(孤立核)とはⅦ、Ⅸ、Ⅹの内臓知覚(Sensory)の核であり、aMbiguus(疑核)とはⅨ、Ⅹの内臓運動(Motor)神経である。それぞれSensoryのSolitarius, MotorのaMbiguusで覚えるとよい3。
たとえば延髄外側症候群(Wallenberg)では、同側の小脳失調(下小脳脚)、顔面シビレ(V)、対側の体のしびれ(脊髄視床路)、めまい(Ⅷ)、Horner(reticular formation)を起こすことになる。めまいが延髄梗塞による時、三叉神経(V)がすぐ近くにあるので顔のしびれを起こすことが多い。
橋部の知覚路
中心にⅥ(外転神経)がありⅦ(顔面神経)はその外下方にある(図6)。Ⅶはsex(six、Ⅵ)が好きでⅥに近づいていくが、途中で間違いに気づき(sexでなくsixだった!)反省してⅥを回りこんで帰ってくる3。発生学的になぜⅦ(顔面神経)がこのようなルートをとるのかよくわかっていない。内側毛帯は下方に寝ておりさらにその下に錐体路がある。顔面知覚のV(三叉神経)と体知覚の脊髄視床路は外側でお互い接近していることに注意。V(三叉神経)は橋部に入ったあと一部C2付近まで下降する三叉神経脊髄路核となる。顔面の痛覚(三叉神経)は口唇から同心円状になり、中心に遠いものほど延髄下方まで下降し周辺の頬は延髄近くになる(図7)。脊髄路核でニューロンを替え対側に交叉して上行し視床へ行く。
中脳の知覚路
中脳で温痛触覚(脊髄視床路)と振動・位置覚(内側毛帯)がほぼ同じ場所で合流することがポイントである(図8)。中脳にある脳神経核はⅢ(動眼神経)とⅣ(滑車神経)のみである。この滑車神経のみ脳幹の背側に出て交叉し奇妙である。
図8のCTの中心、くも膜下出血の中に中脳がある。中脳はミッキーマウスに見える。ミッキーマウスはチュウチュウ鳴くから中脳である。中脳がわかればその尾方が橋部、延髄、脊髄とわかる。CT像と解剖図では上下逆になるので注意! ミッキーマウスの耳が大脳脚すなわち錐体路である。視床や大脳の陳旧性出血や梗塞があると大脳脚も左右大きさが違ってくる。
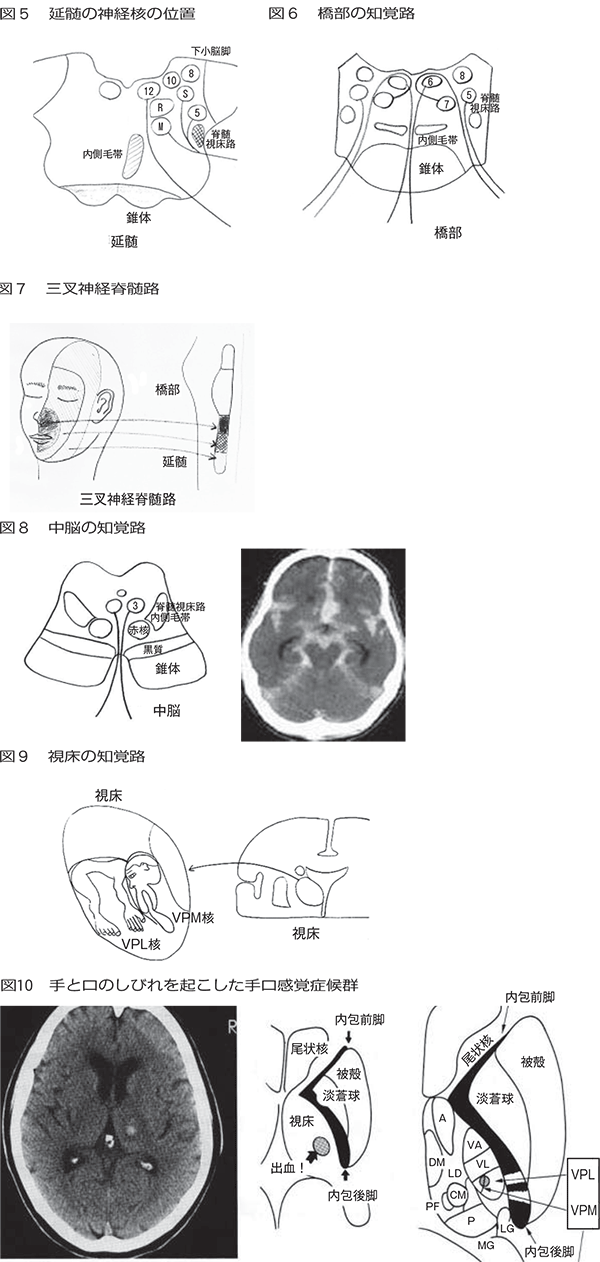
視床の知覚路
中脳から知覚路は上行して視床にいたり、ここで第3次ニューロンとシナプスを作る。身体下部の知覚は視床後外側腹側核(Nucleus ventralis posterolateralis:VPL)で、頭部の知覚は視床後内側腹側核(Nucleus ventralis posteromedialis:VPM)で終わる(図9)。視床のVPLとVPM核の境界で小出血などが起こると手(橈側)と口がしびれる手口感覚症候群が起こる(図10)。手のしびれの場合は必ず口のしびれの有無を確認しよう。
視床から大脳皮質まで
下等動物は視床が終点であるが高等動物はさらに大脳に至る。視床から内包後脚、放線冠、そして大脳皮質に終わる。VPL核の神経は大脳半球内側(上・下肢)へ、VPMからは大脳半球外側(頭部)へ達する。視床病変では反対側の全感覚鈍磨を起こすが特に深部知覚が強く障害されるのが特色である。視床病変で位置覚がやられると足の位置が分からずリハビリに苦労する。時に感覚鈍磨があるにも関わらず激しい疼痛(視床痛)を起こす。内包後脚病変も対側半身の全感覚鈍磨である。
放線冠、半卵円中心で障害されると半身麻痺だけでなく半身の各種の知覚(触、温、痛)が障害されるが特に四肢末梢の知覚障害が強いので末梢部を検査すると見当がつく。放腺冠の前方だと上肢障害、後方よりだと下肢障害になる。 視床よりも上位の病変では振動覚が侵されるのはまれである。
顔面を含めた半身に強い知覚障害がある時は中脳、視床、内包後脚の病変を考える。延髄病変では同側顔面、対側四肢のしびれになる。
大脳皮質単独の病変は珍しいが大脳皮質病変は普通、触覚・温痛覚の障害を起こさない。しかしポケットのコインやキーを触っても何かわからない立体覚障害が高度のことが多い。
もし触角、温痛覚消失があれば皮質のみでなく皮質下の障害も存在すると考える。
大脳皮質感覚野は広大なので単一病変で顔面から下肢まで障害されることはまずない。上肢のみ、手のみの感覚障害をおこすことが多く偽神経根性分布や偽末梢神経分布といい、尺骨神経障害や橈骨神経障害とまぎらわしいことがある。立体覚障害が高度であることがヒントになる。
以上まとめると、半身麻痺に加え、視床病変では全知覚障害が起こるが特に位置覚が強く障害され、放線冠、半卵円中心では四肢末梢知覚が強く障害されるが振動覚は保たれ、大脳皮質病変では立体覚が強く障害され知覚は保たれると覚える。
参考文献
3.Stephen Goldberg, Clinical neuroanatomy made ridiculously simple, Medmaster Inc, 1992