医科2019.10.27 講演
第29回日常診療経験交流会演題より
[保険診療のてびき]
かかりつけ医と介護施設での看取り(2019年10月27日)
洲本市・たかたクリニック 高田 裕先生講演
はじめに
高齢者にとって最期を迎える場所は病院か在宅がほとんどだったが、近年は特養を中心とした介護施設での看取り件数が増えつつある。現在では、一人暮らし高齢者の増加と、家族介護が難しいといった社会的背景から在宅介護よりも介護施設で最期を迎えたいという高齢者が多くなっているように思う。その意味では、「人」の最期を迎える場所は、「病院」「在宅」「介護施設」と大きく3分類できる。
今後は、われわれかかりつけ医にとって、在宅での看取り以上に介護施設での看取りで果たす役割が今後増加していくことが予想される。
今回、介護施設での看取りの実態と、かかりつけ医としての介護施設での看取りのあり方について考えた。
当クリニックでの看取り
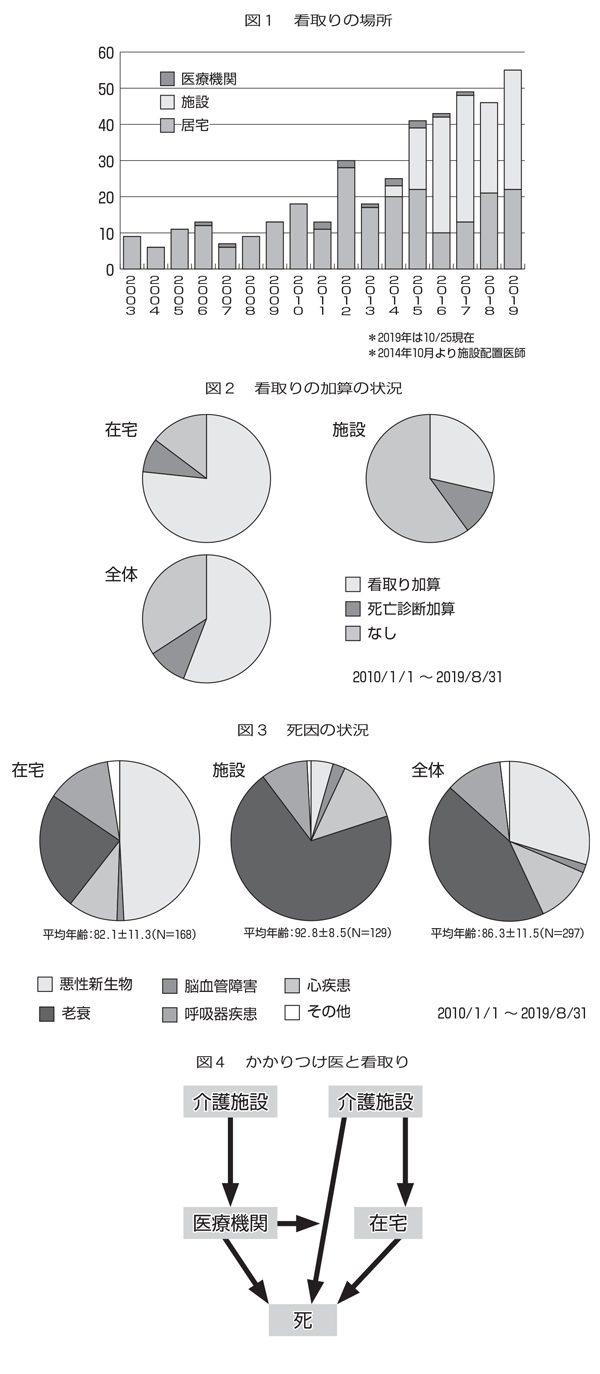
当クリニックの看取りの件数の推移を図1に示す。特養の配置医師となった2014年より介護施設での看取り件数が多くなり、2016年より在宅を上回るようになっている。看取り加算の状況
看取り加算を算定する割合を図2に示す。在宅の場合は、看取り加算、ターミナルケア加算を算定できるケースが多いが、施設では算定できるケースが少ない。亡くなる前の2週前の往診・訪問診療が必要という要件を満たさないケースがあるためと思われる。死因の状況
在宅ではがんが半数を占めるのに対し、施設では老衰がほとんどを占める(図3)。死亡時の年齢が影響していると思われる。施設での看取りに必要な文書
施設での看取りに必要な文書は、・終末期の医療についての事前調査書
・当施設における医療体制の説明書
・施設での看取りに関する医師意見書
・看取りに係る費用算定に関する同意書
・終末期ケアに関するカンファレンス経過表
であると考える。
施設では、入所時にあらかじめ以上のような文書を本人、家族と交わしておくことが、看取りに最も重要であると思われる。文書は厚労省などのホームページよりダウンロードできる(https://www.kokushinkyo.or.jp/Portals/0/Report-houkokusyo/H25/H25%E7%B5%82%E6%9C%AB%E6%9C%9F_%E6%89%8B%E5%BC%95(%E6%96%BD%E8%A8%AD).pdf)。
施設での看取りに必要なこと
かかりつけ医の対応によって決まる。事前に、できれば入所時に本人家族の看取りについての考えを聞いておく。ターミナルケア時にはたびたびカンファレンスが必要となるため、多職種連携が欠かせない。最も多くの時間接している介護職員への支援、エンゼルケア、グリーフケアも重要である。看取りに関する職員教育や、デスカンファレンスによる最終評価、看取りの経験を次回に活かすことなどが必要である。おわりに
かかりつけ医が介入することにより図4のようなシフトが生じる。死は生の延長線上にあり、できる限り死の直前まで、普段どおりの生活を営むことができるのが理想である。介護施設での看取りに果たすべきかかりつけ医の役割は今後ますます重要になってくると思われる。(2019年10月27日、第28回日常診療経験交流会より)