医科2025.05.10 講演
[保険診療のてびき]
慢性腎臓病(CKD)の日常管理
-保存期から末期腎不全期まで-(2025年5月10日)
医療法人社団一陽会服部病院 腎臓内科部長・透析センター長 西 愼一先生講演
はじめに
かつて腎機能の低下状態を慢性腎不全(chronic renal failure)と呼称していた。2000年を過ぎて米国より慢性腎不全をchronic kidney disease(CKD)と呼び変える提案がなされた。慢性腎不全の定義が曖昧でありCKD症例は各国の国民病であることから、定義を刷新し疾病対策の確立を図る点に提案目的があった。実はrenal(腎)という用語は英語圏の人にも馴染み薄く、kidney(腎)が馴染み深いことからCKDが提唱された。これを日本腎学会が慢性腎臓病と訳し、日本国内でも疾病対策を確立し、国民啓発、検診の普及、ガイドラインの発表を目指すこととなった。
CKDの定義
CKDの定義は、腎機能マーカーである糸球体濾過量(GFR)が60ml/分/1.73㎡未満、and/orタンパク尿陽性の状態である。しかもこの病態が3カ月以上持続することが条件である。一過性に腎機能が低下する脱水や薬剤障害による腎機能低下を除外する目的がある。広義には、この他に血尿陽性、腎形態異常、腎結石、腎癌などの泌尿器科的疾患が持続している場合もCKDに含める。実際の臨床現場では高血圧、糖尿病、糸球体腎炎によるCKD発症が多い。また加齢によってもCKDは発症する。
腎臓の解剖学的特徴とGFR
腎臓は通常2腎ある。大動脈から血液が腎動脈を経て腎内に入り、糸球体という毛細血管構造にたどり着く。糸球体は直径0.2㎜の球形毛細血管の塊であり、毛細血管壁を利用して血液から尿を濾過する。糸球体数は両腎合わせて約200万個ある。
糸球体に入る血管は輸入細動脈、また糸球体から出ていく血管は輸出細動脈である。毛細血管が二つの細動脈に挟まれており、入口と出口の圧調節により一定の濾過ができるよう生体調節機構が働く構造となっている。全糸球体による単位時間当たりの濾過量が糸球体濾過量(GFR)である。
CKDの重症度分類
二つの指標GFRと蛋白尿の程度によりCKDの重症度分類が提示されている。GFRが低下するほど重症度が高く、蛋白尿が悪化するほど重症度が高くなる。重症度とは末期腎不全に至るリスクのみならず、心血管系疾患発症、それに伴う死亡リスクも指す。CKDと心血管系疾患 その他の全身性疾患
CKDの発症背景に腎内と全身の動脈硬化が関与する。加齢とともに動脈硬化が進行するが、高血圧、糖尿病があるとより動脈硬化は進行する。動脈硬化が進行すると腎臓への血流低下が起きGFRが低下する。また、虚血に陥った糸球体はつぶれ(糸球体硬化)、糸球体数が減少する。糸球体に続く尿細管は濾過された尿を調節する器官である。塩分、糖、カリウム、カルシウム、リン、尿酸、貧血、酸塩基平衡物質の調節を尿細管は行っている。糸球体硬化が起きると尿細管も萎縮し機能を失う。CKDが進行すると単にGFRが低下するだけでなく、尿細管による代謝調節機構が障害を受ける。そのため、心臓・脳血管系疾患、骨・筋肉疾患などが発症しやすくなる。
また、GFRの低下により尿毒素が血中に蓄積する。尿毒素の中でもインドキシル硫酸は 酸化ストレスにより血管壁を傷害し、動脈硬化を悪化させる。
さらに、CKDが進行すると血中リンが上昇する。リンも血管壁平滑筋を傷害し血管石灰化を助長する。
CKD進行の予防
CKD進行の予防に関して、日本腎臓学会がガイドライン1)あるいはガイド2)を発表している。表1にポイントをまとめた。一番には高血圧管理である。特に糖尿病や蛋白尿陽性が認められる症例では、一段と厳しい血圧管理が求められる。糖尿病症例では良好な血糖管理が重要である。
食事に関しては、減塩(1日6g未満)と適切なタンパク制限が必要である。タンパク制限はリン制限につながる。CKDが進行すると高カリウム血症に陥り易くカリウム制限も必要である。肥満とメタボリックシンドロームもCKD発症の危険因子である。体重管理は極めて重要である。
その他、禁煙、アルコール制限、歯周病ケア、便秘対策、感染症予防もCKDの発症及び進行抑制に重要である。これらの予防策はいずれも体内の動脈硬化進展を抑制することにつながる。
適切な薬剤使用もCKD進行の予防に繋がる。夏季脱水時の利尿薬、降圧薬、ビタミンD製剤はGFR低下を起こしやすい。その他、GFR低下に合わせた抗菌薬や抗腫瘍薬の投与がGFR低下予防となる(表2)。
CKDの治療薬
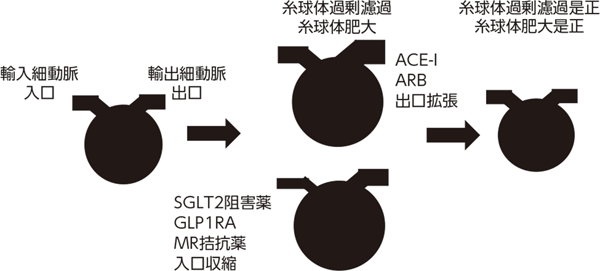
CKDの治療薬として、ACE阻害薬・アンジオテンシン受容体遮断薬(ARB)、SGLT2阻害薬、GLP1受容体作動薬、ミネラルコルチコイド受容体拮抗薬(MR拮抗薬)が有効とされている。これらの薬剤はいずれも糸球体過剰濾過を抑制しGFR低下速度を緩徐にする。CKDの進行とともに傷害を受けた糸球体が硬化する。すると残存糸球体が過剰に濾過を行い肥大する。ACE阻害薬とARBは糸球体出口の輸入細動脈を拡張させ、SGLT2阻害薬、GLP1受容体作動薬、MR拮抗薬は糸球体入口の輸入細動脈を収縮させる(図1)。
このような機序で糸球体内圧を下げ、糸球体過剰濾過を抑制する。これにより腎機能低下(GFR低下)の進行が遅くなる。ただし、内服開始直後に、糸球体過剰濾過が一気に是正されるため、一過性にGFRが低下する現象がみられる。いずれの薬剤も介入研究でその有効性が証明されている。
末期腎不全の対応 透析と移植
GFRが10ml/分/1.73㎡未満となると血液透析、腹膜透析あるいは腎移植を受ける必要がある。現在日本の末期腎不全患者の平均年齢は70歳である。高齢者が多く、腹膜透析と腎移植は受ける人が少ない。血液透析は週3回、1回4時間の通院が必要である。高齢者にとって、つらい治療となっている。今後、高齢化のため透析患者は減少すると見込まれている。文 献
1)エビデンスに基づくCKD診療ガイドライン2023.日本腎臓学会編集,東京医学社,2023.2)CKD診療ガイド.日本腎臓学会編,東京医学社,2024.
(5月10日、薬科部研究会より)
表1 慢性腎臓病の日常管理 CKDの悪化予防策
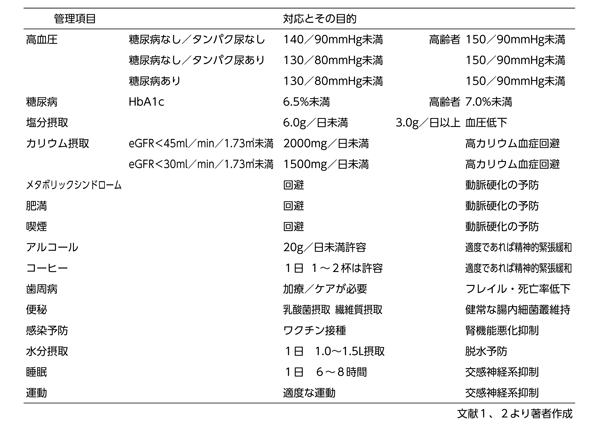
表2 腎機能(eGFR)低下を起こしやすい薬剤と関連背景状況

図1 糸球体過剰濾過現象への対応糸球体内圧を下げる各種薬剤の作用