医科2025.08.02 講演
知っておきたいマダニ刺症とトコジラミ刺症
[診内研より564] (2025年8月2日)
公立学校共済組合近畿中央病院 皮膚科部長 夏秋 優先生講演
マダニについて
日本では約50種類のマダニが知られており、成虫の体長は2~8㎜程度である。マダニは主に森林の林床部の下草やササ類、河川敷の草地などに生息し、幼虫、若虫、成虫のすべてのステージで動物から吸血する。幼虫では約3日、若虫では5~7日、成虫の場合は7~14日程度の期間、皮膚上で吸血を続けて、飽血状態になると自然に脱落する。ヒトのマダニ刺症の原因種としては、北日本~東日本ではシュルツェマダニやヤマトマダニが多い。関東以西ではタカサゴキララマダニが約8割と最も多く(図1)、次いでフタトゲチマダニが1~2割となる。マダニ刺症の被害はマダニの活動が活発になる春~夏の時期、特に5~7月に多い1)。
マダニが媒介する感染症
マダニは各種の感染症を媒介することで問題となる。北海道や本州中部山岳ではボレリア感染症のライム病、関東以西ではリケッチア感染症の日本紅斑熱やウイルス感染症の重症熱性血小板減少症候群(SFTS)などを媒介することが知られている2)。しかし近年では東北地方で日本紅斑熱、北海道でSFTSの発症があるなど、関東より北でもこれらの感染症が発生している。また、2025年にはこれまでなかった兵庫県南東部でのSFTS感染例が出ているので、感染リスクは全国どこでもあり得る状態になっている。
ただし、実際にはマダニの病原体保有率はきわめて低いので、マダニ刺症に伴う感染症の発症について過剰な心配は不要である。
マダニ虫体の除去と対応
皮膚に吸着しているマダニを除去するには、先端の尖ったピンセット(あるいは異物鑷子)でマダニの顎体基部を挟んでゆっくり引き抜く。マダニ除去用の器具(Tick twister®など)は有用であるが、医療用器具ではないため、担当医の判断で患者の同意を得て実施する必要がある。最も確実な除去方法は、局所麻酔をして皮膚ごとマダニを切除することである。除去されたマダニはルーペやダーモスコピーなどで観察し、口器部分が欠損していないか確認する。口器が皮膚内に残存すると、後に異物肉芽腫を形成することがある。マダニの種類を確定するには、専門家に同定を依頼する必要がある。
マダニ除去後、1~2週間は発熱や皮疹、消化器症状など、体調の変化に注意する。通常、予防的に抗菌薬を投与することは推奨されないが、北海道や本州中部山岳でのシュルツェマダニ刺症で、マダニが飽血状態にある場合はライム病の感染リスクを考慮して、抗菌薬を投与してもよい1)。
マダニに刺されないためには、野外活動の際に肌の露出を避けること、ディートやイカリジンなどの忌避剤を配合した虫除け剤を適切に活用することが勧められる3)。
トコジラミについて
トコジラミはシラミ類ではなく、カメムシ目トコジラミ科の吸血性昆虫である。成虫(図2)の体色は茶褐色で体長は約5㎜、幼虫の体色は白色~黄土色で体長1~4㎜である。世界の温帯域に広く分布するが、1970~1980年代以降はほぼ撲滅されていた。しかし2000年頃からピレスロイド系殺虫剤抵抗性トコジラミ(いわゆるスーパートコジラミ)が世界各地に拡散した4)。わが国でも外国からの観光客が増加し始めた2003年頃から徐々に国内に持ち込まれ、宿泊施設を中心に繁殖してトコジラミ刺症例が増加している。
トコジラミの生態
雌は1日に2~5個の卵を産み、200~500個を産卵する5)ので、交尾済みの雌が1匹でも室内に持ち込まれると数カ月後には数100個体以上に増殖することになる。昼間は室内の壁や柱の割れ目、畳の隙間や裏側、カーテンのひだ、寝具や調度品の隙間などに潜み、夜になると吸血のために隙間から出てくる。1回の吸血時間は成虫で7~27分(平均、約15分)と長く6)、吸血が終わると潜伏場所である寝具周囲の隙間に戻る。
トコジラミ刺症の病態と臨床的特徴
トコジラミ刺症でみられる皮疹は、吸血の際に注入する唾液腺物質に対するアレルギー反応によって出現する。多くの場合、吸血の2~3日後に瘙痒を伴う浸潤性紅斑あるいは紅色丘疹が出現する。トコジラミは就寝中に衣服から露出した頸部や前腕、手、足などから吸血するので、皮疹はこれら露出部に集中して認められる。また、吸血の際に口器を何度か刺し変える習性がある6)ため、狭い範囲に1~数個の不規則に分布した紅色丘疹が認められるのが特徴である。ただし、トコジラミ刺症の皮膚症状は、個々の感作状態や体質の違いにより、かなりの個人差がある。
トコジラミ刺症の診断と治療
的確な診断のためには、経過や臨床所見からまずトコジラミ刺症を疑う必要がある。4~10月に首や手足などの露出部に繰り返し痒みの強い孤立性の紅色丘疹が出現する場合は本症を想定する。診断を確定するためには虫体の確認が必須である。虫体の捕獲には筆者が提唱する「うそ寝作戦」が有用である6)。これは夜に寝室内の布団の上で肌を露出した状態で横になり、照明を消して、約30分後に照明を点灯した際に、吸血のために隙間から出てきたトコジラミを寝具の上や皮膚で探す方法である。治療として、個々の皮膚症状に対してはステロイド外用薬を塗布することで1~2週間で軽快する。炎症反応や痒みが強い場合は抗ヒスタミン薬の内服や短期間のステロイド内服を併用してもよい。本種の吸血によって感染症が媒介されることはないので、感染症の心配は不要である。
トコジラミの駆除対策
国内外ともに、現在、各地で繁殖しているトコジラミのほとんどはピレスロイド系殺虫剤抵抗性であり、一般的によく使用されるピレスロイド系殺虫剤では対応できない4)。宿泊施設などで発生が確認された場合は、専門の駆除業者に処置を依頼する方がよい。一般家庭で駆除する場合はカーバメート系のプロポクスル、あるいはオキサジアゾール系のメトキサジアゾンを配合した待ち伏せ式の噴霧剤、またはメタジアミド系のブロフラニリドを配合した燻煙式、あるいは定量噴射式の殺虫剤を用いる3)(表)。待ち伏せ式では、トコジラミの潜伏する壁や柱の隙間部分だけではなく、潜伏場所から寝具付近までの移動ルートに噴霧しておく必要がある。また、燻煙式の場合、火災報知器、精密機器や食器などに予めカバーをして処理する必要があることに留意する。いずれのタイプも、個々の製品の使用上の注意をよく読んで正しく使用する必要がある。
文献
1)夏秋 優:マダニ刺症への対応に関する提言. J Visual Dermatol 17:1064-1070, 2018.2)夏秋 優:新・皮膚科セミナリウム 節足動物と皮膚疾患-1. ダニ媒介性感染症. 日皮会誌 129:2493-2501, 2019.
3)夏秋 優:皮膚科医に役立つ殺虫剤と忌避剤の知識. J Visual Dermatol 23:713-719, 2024.
4)平尾素一:トコジラミの再興と防除の現況. Med Entomol Zool 61:211, 2010.
5)駒形 修:トコジラミの基本的な性質. 生活と環境 No.785:4-8, 2024.
6)夏秋 優:トコジラミ刺症の診断と対応. J Visual Dermatol 18:840-848, 2019.
(2025年8月2日、第624回診療内容向上研究会より)
図1 タカサゴキララマダニ若虫によるマダニ刺症
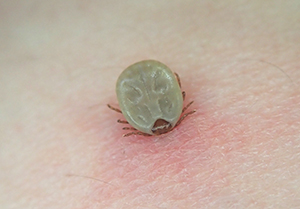
図2 トコジラミ成虫

表 トコジラミ駆除に用いられる主な家庭用殺虫剤












