歯科2021.07.25 講演
歯科定例研究会より
私の考える補綴装置の選択基準(2021年7月25日)
東京都台東区・藤関歯科医院院長 藤関 雅嗣先生講演
欠損歯列の診断と評価
カリエス予防の概念やフッ素入り歯磨き剤の普及などで、う蝕罹患率は減少傾向にあるものの、外傷、ぺリオ、歯根破折、根尖性歯周炎、その他の原因によって、やむなく抜歯に至る症例は後を絶ちません。その結果、欠損歯列の状態になっていく訳ですが、欠損歯列は一歯欠損から無歯顎までさまざまな状態を示すことになります。今回は、少数歯欠損から多数歯欠損、さらに無歯顎に至る症例で欠損歯列をどのように診断し評価したのか、さらに患者希望などの患者要素とすり合わせ、双方納得の上で補綴装置を選択したのかを、長期経過症例からお話しいたしました。超高齢社会の現在、患者さんたちがいつまでも美味しく噛んで食事を摂ることができるように、適切に補綴装置を活用して口腔内環境をサポートするこが重要と考えています。
そのためにまず考えていきたい項目は、欠損歯列と欠損補綴を分けて診断するということです。日常臨床で筆者が行っている方法を述べます。
重症度の認識
前述したように欠損となった原因を知ることは勿論、宮地建夫先生が提唱されている欠損歯列の臨床評価を参考に、欠損歯列を慢性病変と捉え、その特徴をレベル、パターン、スピード、といった尺度で推し量ることで、重症度を認識していきます。(参考文献 その1『欠損歯列の臨床評価と処置方針』、その2『症例で見る欠損歯列・欠損補綴』)レベルはその症例の悪化度を示し、咬合三角やパーセンタイル曲線を使用して把握します。パターンはその症例の病型を示し、上下歯数バランスをカウントし、カマーの分類に当てはめて把握します。さらにスピードはその症例のリスクを示し、年齢と歯数から歯の生涯図に当てはめて把握します。
それらの診査から見えて来ることは、欠損歯列のエンドポイントはすれ違い咬合であり、欠損補綴を行う上で極めて困難な状況になってしまうということです。臨床対応としては、すれ違い咬合になる手前で食い止めることが極めて重要であると言えます。
そして診査から、目の前の症例が、欠損歯列として重症で咀嚼障害の観点からすぐに補綴治療介入が必要なのか、あるいは咀嚼機能のQOLはさほど問題なく、少し経過を待って欠損歯列の経過観察を行ってからでも時間的余裕があるか判断し、患者さんと情報共有をしていきます。
補綴設計を考える
次の段階として補綴治療介入が必要な場合、欠損補綴の診査をしていきます。Key Wordは、加圧因子、受圧条件、犬歯の存在、顎堤の条件、カリエスタイプ、ペリオタイプ、パワータイプ、支台歯の動揺度、また顎堤粘膜、歯根膜、骨の被圧変位量、被圧変位特性の考慮などです。それらを診査して補綴設計を考えていきます。
その上で咀嚼機能回復の優先順位が高い症例では、テンポラリィーレストレーションを歯周基本治療と併用して用い、顎位の安定と機能回復を図りながら、最終補綴装置の設計を患者さんに提案していきます。
症例提示
今回の講演では、実際の症例から欠損歯列の重症度をスクリーニングする評価や、欠損補綴(義歯治療やインプラント治療)をいかに構築していったかをお話しさせていただきました。まずパーシャルデンチャーの場合、支持、把持を優先して、維持はほどほどの設計にすることで保険のパーシャルデンチャーでも対応が可能であることを症例提示いたしました。
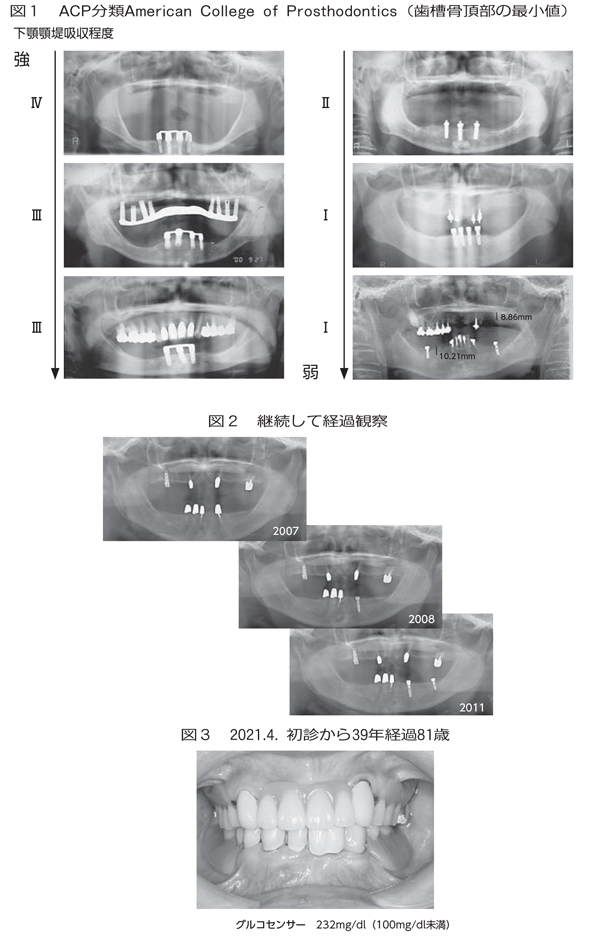
次にインプラントで咬合支持を回復して加圧因子対応を行った20年経過症例、インプラントによって受圧条件を改善したコーヌスデンチャー症例の18年経過、さらに下顎IOD症例でのインプラント上部構造(バー、ボール、マグネット、ロケーター)の臼歯部顎堤の垂直吸収量による使い分け(図1)を示しました。
そしてIOD粘膜支持の限界から、ALL on 4のようなインプラント支持ブリッジに改変した症例を紹介しました。ちなみにこの症例は患者さんがお亡くなりになる前日までご自分でしっかりお食事を召し上がっていたとご家族から大変感謝されました。
そして支台歯の動揺度の差による、一次固定、二次固定、補綴装置の使い分け、遊離端欠損回避のための最後臼歯根面板活用症例、さらに1982年装着の上下コーヌスデンチャー症例で、最近まで咀嚼機能が良好な状態で推移した39年経過症例を提示しました。この症例はインプラントにより歯列内配置を改善してIARPDへとコーヌスデンチャーを改変していきましたが、経過観察からどのような所見を読み取り、何を考えインプラントを応用したかをお話ししました(図2、図3)。
またCT、IOS(インターオーラルスキャン)のソリューションを駆使したインプラントガイドサージェリー、CAD/CAMによる補綴装置の製作など当院での最近のインプラント治療の取り組みについてもご紹介いたしました。
最後に受講していただきました先生からのご質問を紹介します。
Q 上顎7のみ残存症例の義歯はどのような設計が良いでしょうか?
A 上顎7のみ残存ですと、その歯にキャストクラスプを装着してしっかりとしたレストを付与しても、長い遊離端欠損により義歯の安定が得られない状態によく遭遇します。可能なら7歯冠をカットして根面板あるいは動揺が著しい場合は抜歯して、義歯床を総義歯形態にして吸着の作用と義歯床面積の拡大で安定させることが可能と考えます。
聴講していただきました先生方の臨床に少しでもお役に立てましたら幸いです。
(7月25日、歯科定例研究会より、小見出しは編集部)