歯科2025.06.01 講演
歯科定例研究会より
予知性をもって咬合再構成を実施するために知っておきたい理論と術式(2025年6月1日)
東京科学大学(Science Tokyo)(旧東京医科歯科大学)大学院 医歯学総合研究科 生体補綴歯科学分野講師 和田淳一郎先生講演
はじめに
「咬合再構成」とは、全顎的に咬合を再構築し形態や機能の回復を図る治療の総称です。多くの場合に下顎位の3次元的な修正が必要となります。特に、下顎位の垂直要素は「咬合高径」と呼ばれ、これを増大させる行為を「咬合挙上」と呼びます。咬合高径の評価は多角的に
咬合高径の確固たる評価法はないため、①形態的評価法(顔貌測定など)、②機能的(生理的)評価法(M・N発音位など)、③補綴的評価法(診断用Wax upなど)、の中の複数の方法で、多角的に評価します。意外にも、重度Tooth wearや長期的に放置した欠損を有する(咬合再構成が必要な)患者さんでも、「咬合高径適正範囲である」と気付くことがあります。歯や歯槽部の挺出により代償性に咬合高径が維持されている場合があるのです。重要な下顎位を整理しよう(顆頭位と咬合位)
咬合再構成に関わる下顎位は主に、顆頭(下顎頭)の位置で定義できる「顆頭位」と、歯の接触状況によって定義される「咬合位」に分けられます。①顆頭位:中心位、顆頭安定位、など。
②咬合位:中心咬合位、咬頭嵌合位、(Brillによる狭義の)筋肉位、など。
③その他:靭帯位、姿勢位、(広義の)筋肉位、など。
なお、それぞれの意義は、無料でPDFを入手可能な、日本補綴歯科学会編纂の「歯科補綴学専門用語集(第6版)」をご参照ください(図1の二次元コードからダウンロード可能)。
咬合挙上を伴う咬合再構成に関するこれまでの知見
ある総説1)では、①患者は最大5㎜程度の挙上に適応可能(ただし挙上量は必要最小限に留めるべき)、②新しい咬合高径への適応の確認には1カ月程度の経過観察が望ましい、③経過観察に用いる暫間装置は、可撤性装置(スプリントなど)より固定性装置(暫間ブリッジなど)の方が、装着感や発語への影響が少なく有効である、④付与すべき咬合様式は、Mutually protected occlusion(前方滑走時は切歯、側方滑走時は犬歯、咬頭嵌合位では臼歯が咬合圧を負担する咬合様式)かグループファンクションが望ましい、と報告されています。③については、多くの臨床家が「まずは可逆的に新たな下顎位の妥当性を検証するのが望ましい」とする中で、本総説の特徴的なポイントです。
その他、咬合高径変更に伴う副作用に関して、①筋痛は2週間程度、②筋活動量の変化は3~4カ月、③発語障害は2~4週間、でそれぞれ消失するだろう、との報告があります2)。これらの論文では、「咬合高径の変更は、顆頭が中心位にある状態で行うべき」としています。
咬合再構成における水平的下顎位決定の三つの基準
咬合再構成の手順は図1の通りです。②の「咬合高径・水平的下顎位の仮設定」のうち、咬合高径の評価は前述の通りです。一方、水平的下顎位の決定には、以下の三つのいずれかを基準として用いるのが一般的なようです(表)。①咬頭嵌合位:「術前の咬頭嵌合位が筋肉位と一致し、顆頭が顆頭安定位にある」と評価できる場合、咬合再構成を簡易的に進められる可能性があります。チェアサイドでバイトワックスなどを用いて決定した挙上量に準じ、タッピングポイントで咬合採得を行い、暫間装置を製作します。
②中心位:術前の咬頭嵌合位に信頼性がない場合、顆頭を中心位に誘導した上で咬合採得を行い、咬合器上で挙上量を仮決定し、暫間装置を製作します(フェイスボウトランスファーと調節性咬合器が必要)。
③タッピング運動:①、②での対応が困難な場合、患者さんに、水平的な運動範囲を下顎が自由に移動できるように咬合面をフラットに仕上げたスプリントを装着してもらいます。タッピングポイントが安定したら、そのタッピングポイント(筋肉位と想定される)で咬頭嵌合できるような暫間補綴装置を製作します。①、②よりもスプリント装着が長期に渡るため、患者さんの負担が大きく、「最終手段」という色合いが強いです。
咬合再構成時の注意点と難症例への対応
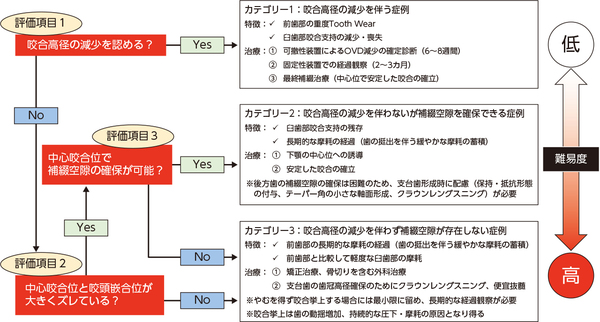
難症例の条件として、①術前に咬合高径の減少が疑われない(咬合挙上による悪影響の懸念)、②下顎角やFMA(フランクフルト平面と下顎下縁平面のなす角)が大きい(臼歯部の補綴スペース確保が困難)、③咬合平面の乱れ、などが挙げられます。特に、重度Tooth wearの患者さんで①の条件を満たす場合には、「術前の咬頭嵌合位と中心咬合位のズレの有無により咬合再構成の進め方が異なる」という考え(図2)3)があり、臨床的にも有用と考えています。おわりに
「エビデンス」には研究論文や総説だけでなく、「専門家の意見」といった臨床上の経験則も含まれます。全ての患者さんに利用できる治療理論はないので、状況に応じた「都合の良いエビデンス」を拠り所にせざるを得ません。それは問題ではなく、それらの限界(limitation)を理解し、先人やご自身の経験則も参考にしながら、個々の患者さんに最適な治療を取捨選択することが、本当の「Evidence-based dentistry」ではないでしょうか。
参考文献
1)Abduo J. Safety of increasing vertical dimension of occlusion: a systematic review. Quintessence Int. 2012;43(5):369-380.
2)Spear FM. Approaches to vertical dimension. Adv Esthet Interdisciplinary Dent. 2006;2(3):2-12.
3)Turner KA, Missirlian DM. Restoration of the extremely worn dentition. J Prosthet Dent. 1984;52(4):467-474.
(6月1日、歯科定例研究会より)
図1 咬合再構成の手順
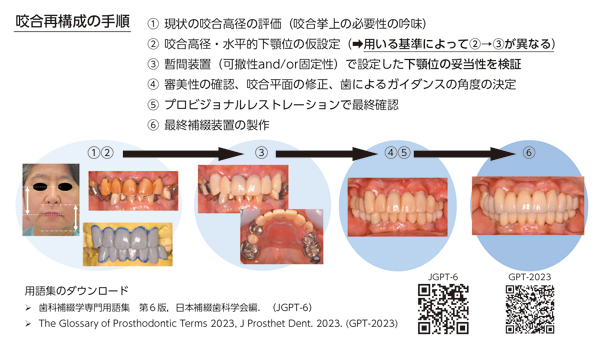
表 咬合再構成の際の三つの基準(咬頭嵌合位、中心位、タッピング運動)
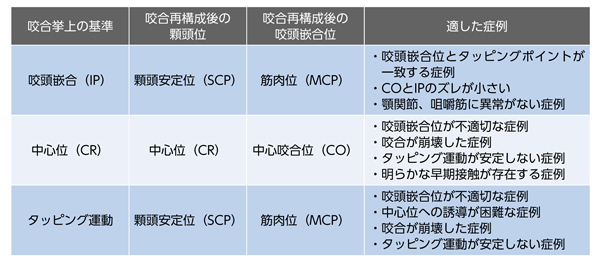
図2 重度Tooth wear症例のカテゴリー分類(Turnerら)