2015年4月25日(1781号) ピックアップニュース
政策研究会講演録「新サービス貿易協定交渉の行方と医療への影響」
社会保障の規制緩和を狙うTiSA
日本医師会総合政策研究機構研究員 坂口一樹氏
【さかぐち かずき】1976年福岡県生まれ。早稲田大学政治経済学部政治学科卒業、九州大学大学院医療経営・管理学講座修了。現在、日本医師会総合政策研究機構(日医総研)研究員。専門は、医療政策、医療関連産業、医療経営。執筆論文は、岩波書店『世界』2014年8月号、2013年5月号ほか、日医総研ウェブサイト等に掲載
日医総研とは
日本医師会総合政策研究機構(以下、日医総研)は「人にやさしい医療を目指して」という運営理念を掲げ、「国民に選択される医療政策の企画・立案」、「国民中心の合意形成過程の創出」、「信頼ある情報の提供」の達成を目的に設立された。これらの目的を達成する過程で得られる医療政策の多様な選択肢は、日本医師会(以下、日医)のさまざまな活動にも用いられることとなっている。日医総研は日医の政策シンクタンクとして、1997年に設立された。当時の坪井栄孝日医会長が会長選に立候補した時の公約として、医療政策について研究するシンクタンクを設立することを掲げたことがきっかけである。日医は100年近い歴史があるが、日医総研は比較的新しい組織である。現在は、横倉義武日医会長が所長を兼務している。
常勤の研究員は20人くらいで、その他に客員研究員等を合わせて30人ほどが研究に従事している。主な研究成果は「ワーキングペーパー」や「リサーチ・エッセイ」として、日医総研のウェブサイトでも公表している。
日医総研のシンクタンクとしての最初の大仕事が「2015年医療のグランドデザイン」(以下、GD2015)の作成であった。作成したのは2000年。ちょうど世紀が変わるタイミングにおいて、2015年の医療・介護の全体像を予測し提示したものである。
今年はちょうどその2015年にあたる。では15年の歴史を振り返ってみてどうだったのか。本日のテーマであるTiSAとは直接関係しないが、TiSAに関し演者が抱いている問題意識とは通底するところがある。したがって、本題に入る前に「GD2015」の振り返りについて語り、その後にTiSAの現状とその問題点についての議論に移りたい。
「医療費亡国論」に対抗した「GD2015」
この「GD2015」の予測方法は、2000年より少し前の統計をベースに、病床ごとの入院患者数、介護施設の入居者数などを使い、将来の人口動態や受療率予測を踏まえて需要予測を行い、それに必要な医療や介護の提供体制を算出し、そのためにどれくらいの医療費・介護費が必要かを推計したというものである。「GD2015」を作成した背景には何があったのか。当時はまだ、「医療費亡国論」が華やかなりし頃で、マスコミも国民も厚生労働省の「医療費亡国論」に惑わされていた。そこで、無責任な「医療費亡国論」のもととなった官製の将来推計は大本営発表による過大推計だということを明らかにすることをその狙いの一つとし、官製の将来推計へのアンチテーゼとして「GD2015」を示したのである。「GD2015」の背景にはそのような事情があった。
実際に、「GD2015」と厚労省の当時の将来予測、現在、明らかになっている2012年度の医療・介護費から推計した2015年の医療・介護費を比較してみると、実際の数字は厚労省の将来推計を軒並み下回っており、厚労省の推計は過大だったということが明白である。
医療費抑制政策で入院から在宅介護へ
ここで注目すべきなのは、「GD2015」の予測は厚労省の推計よりは手堅いものだったが、現実の医療・介護費用はさらにそれを下回って推移してきたということだ。では、なぜそうなったのか。ひと言で申せば、それは、医療需要が政策的に抑制された結果、介護に回され、さらに、そうして増えた介護需要だが、介護施設の整備はそれほど進まず、最終的に在宅介護に回されたからである。
実際、この15年間の入院患者数の推移は微減している。外来も微減している。この背景には、医療費窓口負担が2割から3割に引き上げられたことや長期処方が解禁されたこと、在院日数の削減が進められたことが影響している。
しかし、何らかのケアが必要だという需要そのものがなくなったわけではない。こうして政策的に減らされた医療需要は介護需要に振り替えられたのである。しかし、施設介護を受ける人の数は「GD2015」の予測通りに推移している。それは、老健施設や特養は急に増やすことができなかったからだ。
そこで、この医療需要は在宅介護に回された。「GD2015」では、在宅介護を受ける人について2015年には約346万人と予測したが、実際にはその数字を50万人以上も上回っている。この在宅介護の増加分は、入院患者の減少数とほぼ一致している。つまり、2000年の段階では入院していた人たちが、介護に回されたが、受け入れる施設が少ないので、在宅に回されたというわけである。
医療提供体制を見てみると、一般病床も療養病床も「GD2015」の予測よりも実際の病床数が下回っている。なお、病床稼働率は「GD2015」では90%くらいになると予測していたが、実際は80%を切っている。
病院勤務医師数は、「GD2015」の予測をやや上回り、無床診療所の医師数は予測通り、有床診療所の医師数は予測の半分程度に減っている。2000年当時、200万人弱いた医師以外の医療従事者について「GD2015」では、260万人くらいになると予測していたが、実際には予測よりも30万人ほど少ない。
ここまでで、入院患者が施設介護ではなく、在宅介護に回された分、医療費がかなり抑制されたこと。また、医療提供体制については、医師以外の医療従事者の雇用は予測よりも、30万人近く少なくなっていることを確認した。
ここで改めて強調したいのは、今世紀に入ってからの15年間、医療費抑制のための政策が継続してきたということである。それはすなわち、医療需要を抑えて、患者さんを介護、それも在宅介護に押し出すという政策が続いてきたということである。この動きは今後も継続するだろう。
また、こうした経緯を踏まえて、現政権の医療・介護政策を眺めてみると、この15年間続いてきた医療需要を別のところに付け替えるという政策が、形を変えてまた別の形でも、引き続き行われようとしている。
狙いは医療費抑制と医療関連市場の拡大
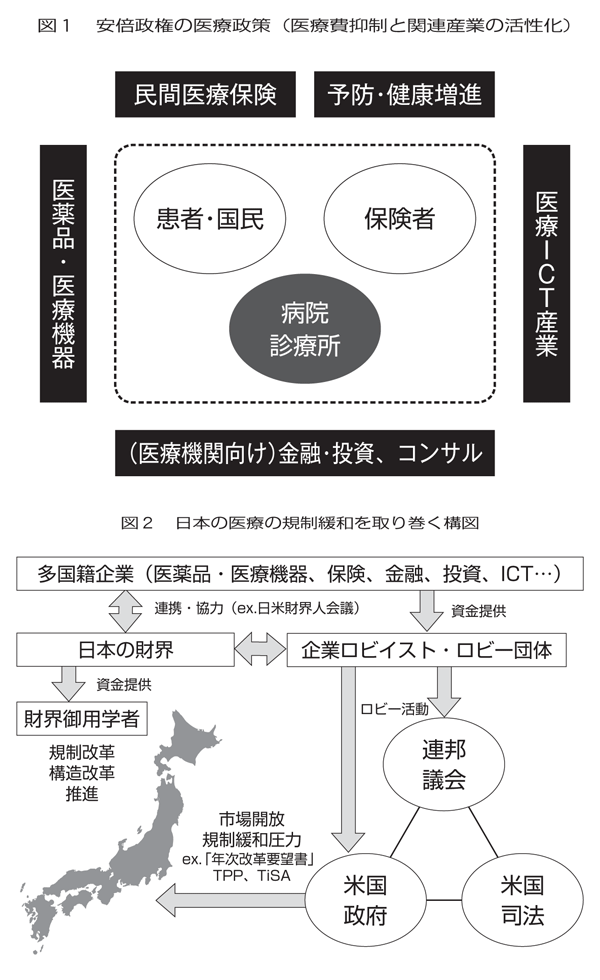
現政権が行おうとしているのは、公的医療保険本体を除く、周辺産業に医療需要を付け替えるという政策だ。公的医療保険の仕組みは言うまでもなく、患者・国民と病院・診療所、保険者で構成されているが、その周辺には、医薬品・医療機器メーカー、民間医療保険会社、予防や健康増進に関わる産業、レセプトの電子化や電子カルテの提供に関わるICT(情報通信技術)産業、医療機関に投資や融資を行う金融・投資産業、経営指南を行う医療コンサルタントなどの産業がある(図1)。
安倍政権の政策では、医療費の抑制と関連産業の活性化が大きな柱とされている。政府は、医療分野はわが国の経済成長にとって大変重要な分野であると言っているが、それは公的医療保険本体のことではない。そこを成長させる気はない。むしろ医療費を抑制して、そこから押し出された需要を関連産業の市場に吸収させるというやり方だ。その手法をして、「医療は成長戦略に重要な一分野である」と言っているのが、現政権の掲げる成長戦略のスタンスである。
では実際に、現政権の成長戦略に関連する情報をいくつか見てみよう。例えば、「政府広報オンライン」を見てみると、分野別に成長戦略のポイントが具体的に記載されている。医療分野も成長戦略にとって重要な一分野とされている。しかし、そこには、保険医療を担う病院や診療所の成長戦略につながる施策は皆無である。
「一般用医薬品のインターネット販売を実現」で恩恵を受けるのはICT産業とチェーン薬局。「保険給付対象範囲の整理・検討及び保険外併用療養を拡大」で、恩恵にあずかるのはそれによってマーケットが拡大する民間医療保険会社だ。「再生医療の実用化を促進」との項目もある。これを推進することは大変結構なことだが、短期的には経済成長につながらないだろうし、最終的に恩恵を受けるのは医薬品、医療機器産業だろう。
「複数の医療法人等を統括し、一体的に経営することを可能とする制度を創設」という項目は、一見すると医療機関のためのようにも見えるが、実際には、医療機関を対象にした融資や投資などの市場を活性化させるということが狙いである。
つまり政府の医療分野における成長戦略は、保険医療に携わる人にはあまり関係がないのである。「『産業競争力の強化に関する実行計画』(2015年版)の概要」も見てみよう。そこで打ち出されている「非営利ホールディングカンパニー型法人制度(仮称)創設のための法的措置」も金融やコンサル業界の活性化にしかならないだろう。「個人・保険者・経営者に対する健康・予防インセンティブの付与」では予防・健康増進サービス産業の活性化、「患者申出療養(仮称)の創設のための法的措置など保険外併用療養費制度の大幅拡大」では民間医療保険の市場が拡大するだけだ。
以上、見てきたように、公的医療保険を担う病院・診療所のマーケットは成長させない。そのために医療需要を抑える(≒医療費抑制政策の継続)。抑えてはみ出た需要は、公的保険外の医療周辺サービスを活性化させてそこで吸収させる(≒公的保険外の医療関連市場の活性化)。この一連の政策をして、「医療分野の成長戦略」と称しているのが、安倍政権が掲げる新成長戦略(医療関連分野)の実態である。
医療分野の市場開放を狙うTiSA
このような動きに呼応するかのように、昨今現れたのが、「TiSA」交渉である。この「TiSA」に関して、演者が強い懸念を抱いたのは、以上のような政策の動きを踏まえてのことである。「TiSA」とは「Trade in Services Agreement」の略で、「新サービス貿易協定」と訳されている。WTO(世界貿易機関)に加盟する国の有志がサービス貿易協定をつくろうと2013年6月にジュネーブで開始された交渉で、現在23の国と地域が参加している。交渉の対象について「モノ以外のすべての貿易が対象となりうる」とされている。
医薬品・医療機器産業は一見すると製造業であり、対象とならないと見ることもできるが、最近の医薬品・医療機器産業はほとんど投資に近い業態となっているということには注意をはらうべきである。「ビッグ・ファーマ」と呼ばれるようなグローバルに事業展開している大手医薬品メーカーは、世界中のバイオベンチャーの中から有望なところを見つけて、投資、買収し、いち早く製品開発し市場に出し、特許が切れる前に投資回収につなげるという業態をとっている。
さて、TiSAの交渉過程はTPPと同様、秘密主義が貫かれていて、内容について明らかになっていることは少ないが、現在、参加国が「対象から特定分野を除外しないこと」で一致しているということは分かっている。つまり医療サービス本体および関連分野も当然含まれるということだ。
そして、TiSAの条項の中には、TPPと同様、貿易・投資に対する新たな障壁を設けることや新たな規制を課すことを禁止する「スタンドスティル条項」や、いったん緩和した規制を二度と厳しくできない「ラチェット条項」が含まれていることも明らかになっている。
また、2014年から、TiSAは、米国政府の通商外交戦略において、TPPやTTIP(環大西洋貿易投資パートナーシップ:EUと米国の包括的な自由貿易協定)と並んで重視する交渉の一つとして挙げられるようになった。
TiSAに関しても医療関係者の最大の関心は、これによって国民皆保険がどうなるかという点だろう。現状で明らかになっている情報を文言通り受け止めれば、例えば、現在、保険給付の対象となっていない先進医療や新薬の安全性や有効性が確認されても、新たに公的保険給付の対象にすることが困難になる事態などが懸念される。これでは、何のための国民皆保険制度なのかとなる。
ただし、交渉に関わる最新の情報を踏まえると、前述したような最悪の事態は回避できたのではないかとも考えられる。つい1週間前(2015年3月20日)にEU・米国の政府間で「TTIPにおける公共サービスに関する共同声明」が発表された。そこでは、水道や教育、医療、社会保障を政府が提供することや支援することを妨げないことや、こうした公共サービスの民営化を求めないこと、すでに民間企業が提供しているサービスでも政府が提供できることが政府間で確認された。さらに、この取り決めはTiSAにおいても同様だとされた。この共同声明が出された背景には、やはり両国の世論、特に欧州諸国における左派勢力の言論に、両政府も配慮せざるを得なかったという事情があったと思われる。
TPPやTiSAの背景にあるもの
ただし、TPPでもTiSAでも、この共同声明をもって全体の構図が変わったわけではないということには注意する必要がある。TPPやTiSAを生み出す背景には、どういった構造があるのか。上に示した図は、TPPやTiSA等の貿易交渉を通じた対日圧力が生み出されるメカニズムに関する演者の仮説的構図である(図2)。
そもそも日本に対するアメリカの規制緩和要求は、別にTPPに始まったわけではない。米国政府が日本の規制や制度の問題点についてまとめた「年次改革要望書」もあったし、古くは「日米構造協議」、「MOSS協議(市場分野別個別協議)」もあった。
この背景には、自分たちの利益を最大化するために市場開放を求めるアメリカの多国籍企業と、彼らに雇われたロビイストがいる。こうした勢力が日本の財界と連携協力しているし、それにお墨付きを与える「御用学者」や「御用マスコミ」もいる。
先ほどの共同声明が出されたから、当面は大丈夫だと思われるかもしれないが、この構図は少しも変わっていないので、次の枠組みがまた提案される可能性は高いと考える。
国民皆保険の価値を多くの人に
私たちは国民皆保険制度を守るためにどうすればよいのか。米国政府や米国議会、多国籍企業、日本財界、財務省など、それぞれの思惑が決して完全に一致しているわけではないことをまず認識して、対応を考えるべきだろう。米国政府や米国議会の思惑は日本の医療関連市場の開放によって、米国の保険会社や医薬品・医療機器メーカーが市場を拡大し、米国人の雇用機会の拡大や経済成長を進めることにある。一方、多国籍企業はもっと単純で、日本で自分たちのビジネスチャンスを拡大することしか考えていない。日本の財界の思惑は、社会保障分野の規制緩和を通じて社会保障を効率化し、社会保険料を抑制する点にある。財務省も同じようなもので、社会保障の効率化で国費の節約をしたいというのが思惑だ。
しかし、一枚岩ではないといっても、彼らの思惑がご都合主義的に結びついて、国民不在のまま、社会保障分野で一気に規制緩和が進んでしまうことがある。「国民皆保険」を守るべき価値ある制度だと考える人々が、最も注意すべきはそのような政治状況だろう。例えば、小泉政権の時がそうだった。
歴史を振り返れば1980年代半ば以降、医療およびその周辺分野(医薬品・医療機器、保険等)は、常に内外からの規制緩和・市場開放圧力にさらされ続けてきた。
それはなぜか。日本の医療の規制緩和・市場開放によって一体誰が得をし、誰が損をするのか。国民皆保険制度の価値を含めて、医療の世界に明るくない人にも知らせていく必要がある。財界エリートだって肩書きを外せば、生活習慣病を抱えた高齢者だったりもする。彼らが心置きなく企業活動をできる基盤にも、国民皆保険をはじめとする医療に関わる社会保障の諸制度がある。
日本の国民皆保険制度が、いかに日本の生産性をあげる基盤となり、経済・社会を豊かにしているのか。医療には明るくない人たちにも、さまざまなチャネルを活用して地道に伝えてゆく必要があると考えている。