2026年3月05日(2127号) ピックアップニュース
2026年度 診療報酬改定答申 談話
2026年度診療報酬改定について、中央社会保険医療協議会(中医協)は2月13日、厚生労働大臣に答申を行った。改定率および改定内容に対する医科・歯科それぞれの談話を掲載する。
[医科] 地域医療を守るには全く不十分
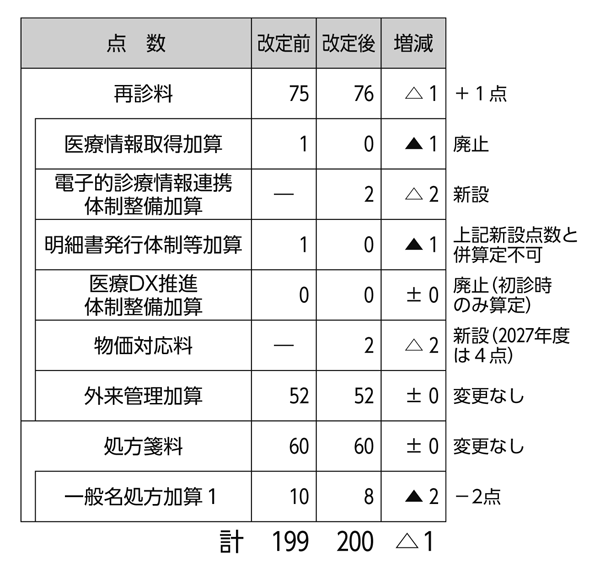
長引く低診療報酬政策に、さらに人件費・物価等の高騰が追い打ちをかけ、診療縮小や閉院が現実の問題となる中、協会・保団連のみならず、多くの医療団体が診療報酬の10%以上の引き上げを求めてきた。しかし、6月から実施される今次診療報酬改定は全体で+2.22%のプラス改定となった。外来については初診料の引き上げはなく、再診料1点引き上げと、「物価対応料」として初・再診料に2点(2027年度は4点)上乗せされたのみである。現在の医療機関の深刻な経営危機を打開し、地域医療を安定的に維持するには全く不十分な内容と言わざるを得ない。
また、今次改定では、多くの医療機関が算定する「医療情報取得加算」が廃止されるとともに、「一般名処方加算」が2点引き下げられたため、2026年度に引き上げとなる先述の3点分が丸々消えてしまう計算となる。DX関連で新設された「電子的診療情報連携体制整備加算」を届け出たとしても、再診時はわずかプラス1点というお粗末な内容である(表参照)。また、前回改定で半分に引き下げられた短期滞在手術等基本料1が、さらに半分に引き下げられる。
そもそも「物価対応」への費用を可変的な別枠に切り出す設計は、縮小や凍結が容易で、実質的な医療費削減が常態化する危険性を孕んでいる。疲弊した医療機関の経営を抜本的に立て直すためにも、「物価対応」は別枠による評価でなく、社会全体で負担すべき医療提供コストの増加分として、基本診療料に反映させるべきである。
そもそもベースアップ評価料は、届出をしていない医療機関には関係がなく、また届出をしても算定分をすべて医療従事者の賃上げに充てる必要があり、医療機関の収入になるものではない。それにもかかわらず大手マスコミが「初診料190円上乗せ」などと報じ、あたかも医療機関の収入が大幅に上がるような描き方をしていることは問題だ。ベースアップ評価料を届け出ていない医療機関を含め、全ての医療従事者の賃上げが可能となるよう、処遇改善は基本診療料の引き上げにより行うべきである。
しかし、軽度~中程度の認知症患者や高齢の独居患者など、いわゆる「重症度」が低くとも月2回程度の訪問を継続する必要性が高い患者は少なくない。「重症度」基準により月2回以上の訪問診療を制限することは、医師の裁量権を侵害し、必要な医療提供を阻害するとともに、患者の選別にもつながりかねない。
また、強化型支援診(連携型)の施設基準に、24時間の往診体制を自院で月に4回数以上確保していることを要件とする区分が追加された。この体制を確保できない場合は、在医総管等で連携型支援診の高い点数を算定できなくなる。しかし、24時間体制が確保できていない医療機関も含めて連携により機能を補完しあい、地域の在宅医療を確保していく必要性は高齢化の進展によりさらに高まっており、地域の在宅医療連携を阻害する改定と言える。
他方、特定疾患療養管理料の対象疾患からは、非ステロイド性抗炎症薬の投与を受けている胃潰瘍及び十二指腸潰瘍の患者が除外された。改定のたびに「特定疾患」の対象を変更し、医療費を抑制しようとする意図が透けて見える。
自由開業医制の否定であるだけでなく、かかりつけ医機能報告制度によって集められた情報をもとに「地域で不足する機能」を割り出し、一定の機能を満たせない場合にペナルティを課すルールづくりの端緒であり、財務省が将来的に一定の機能を満たさない場合は初・再診料に差をつけることまで画策していることに警鐘を鳴らしていく必要がある。
また、「患者の状態に応じ、28日以上の長期投薬又はリフィル処方箋を交付する」ことを患者に周知する要件が、特定疾患療養管理料、皮膚科特定疾患指導管理料、婦人科特定疾患治療管理料、耳鼻咽喉科特定疾患指導管理料、二次性骨折予防継続管理料及び小児科外来診療料に追加された。処方箋にもリフィルの説明が追記される予定で、未だ低いリフィル処方率を引き上げ、診察回数を減らして医療費抑制をはかるための強引な改定と言える。
また、新たな地域医療構想における急性期機能の集約化の企図が鮮明となっている。一般病棟入院基本料に急性期病院一般入院基本料が新設され、病院全体での救急搬送受入件数や全身麻酔手術件数など、病院単位での機能が施設基準に持ち込まれた上、DPC/DPCSの算定が前提とされている。今後、DPCの係数操作により病院機能のふるい分けや統制の強化が進められることが危惧される。
これらは「将来にわたり100分の70を維持する」とした健保法附則に反するばかりか、保険料を支払っているにもかかわらず必要な医療が受けられなくなる患者をさらに増やす点において国民皆保険制度の空洞化を進めるものと言える。
また、医薬品の選択は医師の医学的判断に基づく療養の給付そのものであって、医師の処方権をも侵害するもので、到底認められるべきものではない。
[歯科] 基本診療料と基礎的技術料の抜本的引き上げが不可欠
歯科診療報酬改定は、会員の要求に基づいた協会運動の反映で前回を上回る改定率のようにみえる。しかし、賃上げと物価高騰対応分等を除くと、歯科診療行為の評価にあてられるいわゆる〝真水〟は、前回改定と大差ない+0.31%にすぎない。
今回の改定は、度重なる厚労省・国会への要請によって不合理是正が一部実現したものの、治療に時間がかかり技術も必要な歯内療法など基礎的技術料は低水準のまま据え置かれる一方、ベースアップ評価料や「医療DX」など、強引な国の政策に沿う分野に重点配分するものになっている。
歯科診療報酬は長年にわたり不当に低く抑えられてきた。人件費や物価高騰が加わる中でも地域医療を支える歯科医療機関の窮状を救うことにはならない改定だ。
一方、政府は高額療養費制度の限度額引き上げやOTC類似薬への追加負担などさらなる負担増方針を示している。国民の生活は苦しさを増しており、歯科医療機関への受診抑制も深刻化している。
国の歯科医療費抑制政策を転換して、歯科診療報酬の大幅引き上げ、患者窓口負担ゼロの実現が必要である。
物価上昇に段階的に対応するためとして外来物価対応料が設けられたが、初診時2点、再診1点の加算にすぎない。医科では訪問診療時にも算定できるが、歯科は算定できない。
医療DX推進体制整備加算と医療情報取得加算が廃止されて、電子的歯科診療情報連携体制整備加算に統合された。歯科ではほぼ普及していない電子カルテや電子処方箋の整備によっても点数に差を設けている。
ベースアップ評価料は、対象職員が拡大した。新たに届出をしても、継続して賃上げをしていたか否かにより、点数に格差を設けた。前回改定で新設された同評価料は、医療の中身とは関係なく、診療報酬になじまないものである。
すべての歯科医療機関は憲法に基づいて国民に歯科医療を提供している。届出の有無にかかわらず、基本診療料を大幅に引き上げて対応することが必要だ。
小機能と口機能は、協会の要求が実現して要件が緩和された。二つに分かれて、「1」は点数引き上げ、「2」は検査機器がなくても患者の状態に応じて算定できるようになった。口腔機能検査関連の施設基準が廃止された。
歯科衛生実地指導料(実地指)の加算だった口腔機能指導加算が独立し、研修などの要件を設けて12点から46点に引き上げられた。研修要件がわかり次第、協会では研究会を開催する。実地指の引き上げなど歯科衛生士の専門性を正当に評価する診療報酬を求める。
そもそも不採算になっているチェアサイドの技術料や技工技術料を大幅に引き上げないと歯科医療機関と歯科技工所の経営は成り立たないのが現状だが、抜本的な改善はされなかった。歯科技工士連携加算は補診の際にも算定できるようになり、対象も拡大する。
歯援診1の施設基準は、選択要件ではあるが届出の歯科訪問診療1~3の18回以上の算定実績が過去1年間から直近1カ月10回以上になるなど要件が厳しくなった。
在宅歯科栄養サポートチーム等連携指導料は歯科医師の指示を受けた歯科衛生士も対象になり、自宅療養患者の食事観察を行った場合が追加された。
金パラは、歯科医療現場の欠かせない、有用な金属だ。非金属冠修復物を促す政策がとられているが、金属・非金属を問わず修復物の選択は主治医の判断で行うべきものである。金パラ高騰による医療機関の経営悪化は保険診療上もありえず、抜本的な改革を行うことを求める。
CAD/CAM冠とCAD/CAMインレーについて、複雑怪奇な咬合支持の要件が撤廃され、すべての大臼歯、永久歯代行歯も対象になった。光学印象は、150点になり、CAD/CAM冠が対象に加わった。
純チタンを用いたチタンブリッジ2800点が新設された。
有床義歯管理では、新製有床義歯管理料が1口腔につきから1装置に変更されたが、点数は引き下げられた。歯リハ1は、義管と同日算定ができるようになった。
麻酔薬剤料の算定対象に、歯髄保護処置等や生PZが追加されたが、すべての処置について麻酔料と麻酔薬剤料の算定を認めること、また麻酔薬剤や医薬品が入手できない現在の状況を一刻も早く改善することを求める。
周術期(回復期)等口腔機能管理計画策定料は、管理計画を変更した場合も算定できることになった。
3根管以上の加圧根充の際のNi-Tiロータリーファイル加算の要件から、CT撮影が削除された。
一方、金属アレルギー患者に、非金属歯冠修復した場合が補管の対象となった。成功報酬である補管は廃止すべきだ。歯初診施設基準の廃止、口管強など医療技術と関係のない施設基準の見直しはされておらず、協会は、4月からの新点数研究会でも改定の問題点を浮き彫りにして診療報酬改善運動を行っていく。
[医科] 地域医療を守るには全く不十分
研究部長 清水 映二
長引く低診療報酬政策に、さらに人件費・物価等の高騰が追い打ちをかけ、診療縮小や閉院が現実の問題となる中、協会・保団連のみならず、多くの医療団体が診療報酬の10%以上の引き上げを求めてきた。しかし、6月から実施される今次診療報酬改定は全体で+2.22%のプラス改定となった。外来については初診料の引き上げはなく、再診料1点引き上げと、「物価対応料」として初・再診料に2点(2027年度は4点)上乗せされたのみである。現在の医療機関の深刻な経営危機を打開し、地域医療を安定的に維持するには全く不十分な内容と言わざるを得ない。
また、今次改定では、多くの医療機関が算定する「医療情報取得加算」が廃止されるとともに、「一般名処方加算」が2点引き下げられたため、2026年度に引き上げとなる先述の3点分が丸々消えてしまう計算となる。DX関連で新設された「電子的診療情報連携体制整備加算」を届け出たとしても、再診時はわずかプラス1点というお粗末な内容である(表参照)。また、前回改定で半分に引き下げられた短期滞在手術等基本料1が、さらに半分に引き下げられる。
そもそも「物価対応」への費用を可変的な別枠に切り出す設計は、縮小や凍結が容易で、実質的な医療費削減が常態化する危険性を孕んでいる。疲弊した医療機関の経営を抜本的に立て直すためにも、「物価対応」は別枠による評価でなく、社会全体で負担すべき医療提供コストの増加分として、基本診療料に反映させるべきである。
処遇改善は基本診療料の引き上げによるべき
賃上げ分として「ベースアップ評価料」の点数が引き上げられるとともに、事務員等も対象に加えられ、対象が拡大したことは協会・保団連の改善要求の成果だ。しかし、産業全体を5%弱下回る医療関係職種(医師・歯科医師を除く)の月給与平均を抜本的に引き上げるものとはなっておらず、公的病院にとっても人事院給与勧告に満たない低い水準となった。そもそもベースアップ評価料は、届出をしていない医療機関には関係がなく、また届出をしても算定分をすべて医療従事者の賃上げに充てる必要があり、医療機関の収入になるものではない。それにもかかわらず大手マスコミが「初診料190円上乗せ」などと報じ、あたかも医療機関の収入が大幅に上がるような描き方をしていることは問題だ。ベースアップ評価料を届け出ていない医療機関を含め、全ての医療従事者の賃上げが可能となるよう、処遇改善は基本診療料の引き上げにより行うべきである。
必要な在宅医療を阻害する不合理な改定
在宅時医学総合管理料・施設入居時等医学総合管理料の「月2回以上訪問診療を行っている場合(難病等を除く)」の算定にあたって、月2回以上訪問診療を行う患者数に占める「重症患者」(末期がん、難病、重度褥瘡、要介護3以上など)の割合が一定以上であることが要件とされた。仮にこの要件を満たせない場合は「月2回以上」の点数が算定できないこととなり、在宅医療を行う医療機関は非常に大きな減収となる。しかし、軽度~中程度の認知症患者や高齢の独居患者など、いわゆる「重症度」が低くとも月2回程度の訪問を継続する必要性が高い患者は少なくない。「重症度」基準により月2回以上の訪問診療を制限することは、医師の裁量権を侵害し、必要な医療提供を阻害するとともに、患者の選別にもつながりかねない。
また、強化型支援診(連携型)の施設基準に、24時間の往診体制を自院で月に4回数以上確保していることを要件とする区分が追加された。この体制を確保できない場合は、在医総管等で連携型支援診の高い点数を算定できなくなる。しかし、24時間体制が確保できていない医療機関も含めて連携により機能を補完しあい、地域の在宅医療を確保していく必要性は高齢化の進展によりさらに高まっており、地域の在宅医療連携を阻害する改定と言える。
引き続く医療DXへの強引な誘導
「医療情報取得加算」及び「医療DX推進体制整備加算」が廃止され、「電子的診療情報連携体制整備加算」に再編された。前者のみを算定していた医療機関にとっては新たな加算を届出しなければマイナスとなり、後者を届け出ていた医療機関でも電子処方箋または電子カルテ情報共有サービスのいずれかに対応しなければ初診時の点数は大きく引き下がる。オンライン資格確認システムは強引に義務化されたが、窓口では相変わらずトラブルが続出し、電子処方箋も医科診療所で75%が未導入である。医療現場の必要性から出発しない、診療報酬による「医療DX」への強引な誘導は止めるべきだ。生活習慣病管理料は協会の要望が一部実現
生活習慣病管理料について、療養計画書への患者署名が不要となるとともに、(Ⅱ)の包括対象から「特定薬剤治療管理料」「悪性腫瘍特異物質治療管理料」等の汎用点数が除外された。医療費抑制を目的とした慢性疾患の包括管理への移行という根本的な問題は残るが、これまで協会・保団連が要求してきた改善要望項目が一部反映された。他方、特定疾患療養管理料の対象疾患からは、非ステロイド性抗炎症薬の投与を受けている胃潰瘍及び十二指腸潰瘍の患者が除外された。改定のたびに「特定疾患」の対象を変更し、医療費を抑制しようとする意図が透けて見える。
「医師偏在対策」の名のもとにペナルティ
いわゆる「医師偏在対策」として、「外来医師過多区域」(兵庫県では神戸市)で新規開業する場合、地域で不足する機能(初期救急や在宅医療など)を提供できない場合には、保険医療機関の指定を3年に短縮するだけでなく、機能強化加算、地域包括診療加算や在支診などの届出ができないこととされた。自由開業医制の否定であるだけでなく、かかりつけ医機能報告制度によって集められた情報をもとに「地域で不足する機能」を割り出し、一定の機能を満たせない場合にペナルティを課すルールづくりの端緒であり、財務省が将来的に一定の機能を満たさない場合は初・再診料に差をつけることまで画策していることに警鐘を鳴らしていく必要がある。
投薬は加算引き下げとリフィルへの誘導
一般名処方加算が2点引き下げられた。後発品を中心とした医薬品供給不安が継続しており、その対応に追われている中での汎用点数の引き下げは到底看過できない。また、「患者の状態に応じ、28日以上の長期投薬又はリフィル処方箋を交付する」ことを患者に周知する要件が、特定疾患療養管理料、皮膚科特定疾患指導管理料、婦人科特定疾患治療管理料、耳鼻咽喉科特定疾患指導管理料、二次性骨折予防継続管理料及び小児科外来診療料に追加された。処方箋にもリフィルの説明が追記される予定で、未だ低いリフィル処方率を引き上げ、診察回数を減らして医療費抑制をはかるための強引な改定と言える。
入院は差別的な物件費対応と医療提供体制再編への露骨な誘導
物件費の高騰をふまえた対応として入院料等は全般的に引き上げられた。ただし、継続的に賃上げに取り組んでいる医療機関以外では入院料等が減算される差別的な仕組みが持ち込まれており、大きな問題がある。また、新たな地域医療構想における急性期機能の集約化の企図が鮮明となっている。一般病棟入院基本料に急性期病院一般入院基本料が新設され、病院全体での救急搬送受入件数や全身麻酔手術件数など、病院単位での機能が施設基準に持ち込まれた上、DPC/DPCSの算定が前提とされている。今後、DPCの係数操作により病院機能のふるい分けや統制の強化が進められることが危惧される。
患者負担のさらなる拡大
長期収載品の選定療養について、特別の料金として患者が負担する額が、先発品との価格差の4分の1相当から2分の1相当に引き上げられる。また、OTC類似薬(77成分・約1100品目)を対象に「一部保険外療養」として薬剤費の4分の1を患者負担とすることも狙われている。これらは「将来にわたり100分の70を維持する」とした健保法附則に反するばかりか、保険料を支払っているにもかかわらず必要な医療が受けられなくなる患者をさらに増やす点において国民皆保険制度の空洞化を進めるものと言える。
また、医薬品の選択は医師の医学的判断に基づく療養の給付そのものであって、医師の処方権をも侵害するもので、到底認められるべきものではない。
【事例】診察と処方のみの再診患者の算定例
[歯科] 基本診療料と基礎的技術料の抜本的引き上げが不可欠
歯科部会長 川村 雅之
歯科診療報酬改定は、会員の要求に基づいた協会運動の反映で前回を上回る改定率のようにみえる。しかし、賃上げと物価高騰対応分等を除くと、歯科診療行為の評価にあてられるいわゆる〝真水〟は、前回改定と大差ない+0.31%にすぎない。
今回の改定は、度重なる厚労省・国会への要請によって不合理是正が一部実現したものの、治療に時間がかかり技術も必要な歯内療法など基礎的技術料は低水準のまま据え置かれる一方、ベースアップ評価料や「医療DX」など、強引な国の政策に沿う分野に重点配分するものになっている。
歯科診療報酬は長年にわたり不当に低く抑えられてきた。人件費や物価高騰が加わる中でも地域医療を支える歯科医療機関の窮状を救うことにはならない改定だ。
一方、政府は高額療養費制度の限度額引き上げやOTC類似薬への追加負担などさらなる負担増方針を示している。国民の生活は苦しさを増しており、歯科医療機関への受診抑制も深刻化している。
国の歯科医療費抑制政策を転換して、歯科診療報酬の大幅引き上げ、患者窓口負担ゼロの実現が必要である。
基本診療料はわずかな引き上げ、政策誘導へ点数配分
基本診療料は、初診料5点、再診料1点の引き上げにとどまった。大幅引き上げが不可欠だ。今までになかった「物価高騰による物件費負担の増加」を前提に掲げた今回の引き上げは、物価高騰が落ち着けば引き下げの恐れがあり、もともとの低点数を考えれば、基本的な診療行為を評価した基本診療料の性格を歪めるものである。物価上昇に段階的に対応するためとして外来物価対応料が設けられたが、初診時2点、再診1点の加算にすぎない。医科では訪問診療時にも算定できるが、歯科は算定できない。
医療DX推進体制整備加算と医療情報取得加算が廃止されて、電子的歯科診療情報連携体制整備加算に統合された。歯科ではほぼ普及していない電子カルテや電子処方箋の整備によっても点数に差を設けている。
ベースアップ評価料は、対象職員が拡大した。新たに届出をしても、継続して賃上げをしていたか否かにより、点数に格差を設けた。前回改定で新設された同評価料は、医療の中身とは関係なく、診療報酬になじまないものである。
すべての歯科医療機関は憲法に基づいて国民に歯科医療を提供している。届出の有無にかかわらず、基本診療料を大幅に引き上げて対応することが必要だ。
歯管は3回目以降マイナス
歯科疾患管理料は90点となった。初診月の減算は廃止されたが、再診時、3回目以降はマイナスになる。長期維持管理を強いておきながらマイナスが増大する改定は理解しがたい。小機能と口機能は、協会の要求が実現して要件が緩和された。二つに分かれて、「1」は点数引き上げ、「2」は検査機器がなくても患者の状態に応じて算定できるようになった。口腔機能検査関連の施設基準が廃止された。
歯科衛生実地指導料(実地指)の加算だった口腔機能指導加算が独立し、研修などの要件を設けて12点から46点に引き上げられた。研修要件がわかり次第、協会では研究会を開催する。実地指の引き上げなど歯科衛生士の専門性を正当に評価する診療報酬を求める。
SPTとP重防の統合・再編
歯周病安定期治療(SPT)と歯周病重症化予防治療(P重防)が統合、歯周病継続支援治療に一本化された。協会の要求が実現して複雑な二本立ての仕組みがなくなったが、点数は現行のSPTと比較して20歯未満の点数が引き下げられ、口管強の施設基準届出有無による格差は残されたままだ。歯科技工料の大幅引き上げを
歯科技工所ベースアップ支援料が新設された。補綴物の製作を委託した場合に、1装置につき15点、来年6月からは30点となる。大臣告示の「7対3」について歯科医療機関と歯科技工所間での個別対応を強調する文言が記載されたなか、歯科技工士の賃金の改善を図る体制の届出が必要だ。そもそも不採算になっているチェアサイドの技術料や技工技術料を大幅に引き上げないと歯科医療機関と歯科技工所の経営は成り立たないのが現状だが、抜本的な改善はされなかった。歯科技工士連携加算は補診の際にも算定できるようになり、対象も拡大する。
歯科訪問診療要件の改善を
歯科訪問診療では、歯科訪問診療4・5に施設基準が設けられた。要件を満たせば届出不要というものの、満たさなければ点数が半減する。そもそも訪問診療は算定要件が厳しく、訪問診療を萎縮させる政策ではなく、時間要件の撤廃、同一建物・単一建物の概念等の是正を求める。歯援診1の施設基準は、選択要件ではあるが届出の歯科訪問診療1~3の18回以上の算定実績が過去1年間から直近1カ月10回以上になるなど要件が厳しくなった。
在宅歯科栄養サポートチーム等連携指導料は歯科医師の指示を受けた歯科衛生士も対象になり、自宅療養患者の食事観察を行った場合が追加された。
金パラ緊急改定と抜本的解決を
金パラの逆ザヤが歯科医療経営を苦しめており、国民への歯科医療提供に支障をきたしている。金パラは、歯科医療現場の欠かせない、有用な金属だ。非金属冠修復物を促す政策がとられているが、金属・非金属を問わず修復物の選択は主治医の判断で行うべきものである。金パラ高騰による医療機関の経営悪化は保険診療上もありえず、抜本的な改革を行うことを求める。
CAD/CAМ冠の咬合支持要件撤廃など運動により改善実現も
会員の声に基づく協会の要求により、改善されたものもある。CAD/CAM冠とCAD/CAMインレーについて、複雑怪奇な咬合支持の要件が撤廃され、すべての大臼歯、永久歯代行歯も対象になった。光学印象は、150点になり、CAD/CAM冠が対象に加わった。
純チタンを用いたチタンブリッジ2800点が新設された。
有床義歯管理では、新製有床義歯管理料が1口腔につきから1装置に変更されたが、点数は引き下げられた。歯リハ1は、義管と同日算定ができるようになった。
麻酔薬剤料の算定対象に、歯髄保護処置等や生PZが追加されたが、すべての処置について麻酔料と麻酔薬剤料の算定を認めること、また麻酔薬剤や医薬品が入手できない現在の状況を一刻も早く改善することを求める。
周術期(回復期)等口腔機能管理計画策定料は、管理計画を変更した場合も算定できることになった。
3根管以上の加圧根充の際のNi-Tiロータリーファイル加算の要件から、CT撮影が削除された。
一方、金属アレルギー患者に、非金属歯冠修復した場合が補管の対象となった。成功報酬である補管は廃止すべきだ。歯初診施設基準の廃止、口管強など医療技術と関係のない施設基準の見直しはされておらず、協会は、4月からの新点数研究会でも改定の問題点を浮き彫りにして診療報酬改善運動を行っていく。



